Рекомендацїї з діагностики та лікування алергії на білок коров’ячого молока у немовлят для лікарів первинної ланки
BMJ
Скорочення:
- CMP - cow's milk protein - білок коров’ячого молока
- СМРА - cow's milk protein allergy – алергія на білок коров’ячого молока
- eHF – гідролізована суміш
- AAF – суміш на основі амінокислот
Від 5 до 15% немовлят мають симптоми, які вказують на побічну дію білка коров'ячого молока (CMP), хоча істина поширеність алергії на білок коров'ячого молока варіює від 2% до 7,5%. Надзвичайно важливо встановити точний діагноз, адже саме це зменшить кількість немовлят, які знаходяться на сурових та абсолютно недоречних дієтах. Дуже часто та помилково цей діагноз виставляється педіатрами та сімейними лікарями на первинній ланці в установах первинної медико-санітарної допомоги. СМРА виникає у дітей на повному грудному чи частковому грудному вигодовуванні, або коли молочні продукти вводяться в раціон.
CMPA є результатом імунологічної реакції на один або декілька молочних білків. Саме це відрізняє CMPА від інших несприятливих реакцій на молоко, таких як непереносимість лактози. CMPA може бути імуноглобуліном E (IgE) або не-IgE-асоційованим. У випадках, коли захворювання пов’язане з IgE, CMPA може бути проявом атопічного дерматиту. У 170 немовлят із середнім віком 7 місяців (діапазон 2-11 місяців) з CMPA, діагностованим за допомогою подвійного сліпого плацебо-контрольованого дослідження, 58% показали ранню реакцію, протягом 2 годин, після контрольної дози. Ці ранні реакції зазвичай проявляються як кропив'янка, ангіонабряки, блювота або гострий випадок атопічного дерматиту. Решта 42% показали більш пізню реакцію, як правило, атопічний дерматит або симптоми з боку шлунково-кишкового тракту. Кількість коров'ячого молока, яке викликало безпосередні реакції, варіювалося від однієї краплі до 161 мл.
Доведено, що пацієнти з IgE-асоційованою CMPA піддаються підвищеному ризику розвитку атопічних захворювань, таких як астма, атопічний дерматит та ринокон'юнктивіт, у порівнянні з тими, які були не-IgE-асоційованими. Діти з не-IgE-асоційованою СМРА менш схильні до розвитку множинної харчової алергії. Саме тому важливо визначати специфічний IgE.
Оцінка немовляти з підозрою на CMPA
Основою алгоритму діагностики є ретельно зібраний сімейний анамнез та фізикальний огляд. Ризик зростає на (20-40% і 25-35% відповідно), якщо у одного з батьків або сестер чи братів є атопія, і на 40-60%, якщо обоє батьків з атопією. Порівняно з немовлятами на штучному вигодовуванні, винятково грудне вигодовування протягом перших 4-6 місяців життя знижує ризик виникнення CMPA і найбільш серйозних алергічних проявів в ранньому дитинстві.
На жаль, для CMPA не існує єдиного симптому, який є патогномонічним.
Найбільш частими симптомами є:
Шлунково-кишковий тракт
- Часта регургітації
- Блювота
- Пронос
- Закреп
- Кров в калі
- Залізодефіцитна анемія
Шкіра
- Атопічний дерматит
- Ангіонабряк губ та повік
- Уртикарний висип без причини
Дихальна система
- Гострий отит
- Хронічний кашель
- Хрипи
Генералізовані прояви
- Постійні розлади чи коліки
• Діти, які мають СМРА мають зазвичай декілька симптомів
Терміни появи і структура цих симптомів допомагають у диференційній діагностиці. Багато дітей з CMPA мають симптоми принаймні в двох з наступних системах органів: шлунково-кишкового тракту (50-60%), шкіри (50-60%) і дихальних шляхів (20-30%). Симптоми, пов'язані з CMPA, можуть варіюватися від легких до помірних та до важких, хоча ця стратифікація за своєю природою суб'єктивна. У цьому керівництві симптоми, які приводять дитину до безпосереднього загрозливого стану (наприклад, анафілаксія або набряк гортані) або які можуть перешкодити нормальному розвитку дитини (наприклад, «нездатність розвиватись») відрізняють важкі від м'яких CMPA.
Диференційна діагностика включає в себе захворювання, які пов’язані з порушенням обміну речовин, анатомічними аномаліями, целіакію та інші (рідкісні) ентеропатії, панкреатичну недостатність (наприклад, при муковісцидозі), неімунологічні побічні реакції на харчові продукти (такі як мальабсорбція фруктози або вторинна непереносимість лактози, в основному з початком у дітей старшого віку), алергічні реакції на інші харчові алергени (такі як яйця, соя, пшениця і т. д.) або інші речовини (такі як шерсть та слина тварин, цвіль, пил), злоякісні пухлини та інфекції (особливо ШКТ та сечової системи) та сепсису.
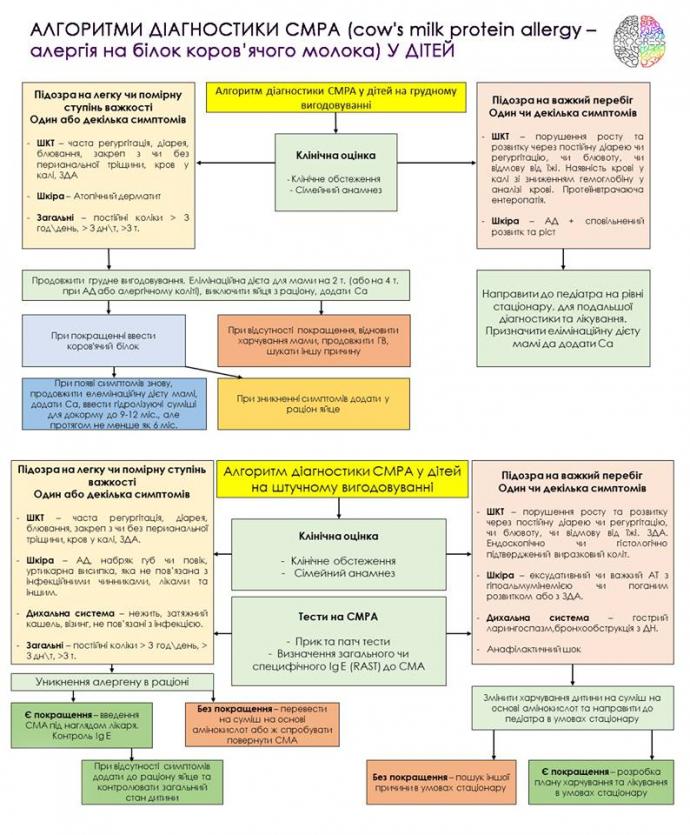
Алгоритм діагностики та лікування CMPA у дітей на виключно грудному вигодовуванні
Грудне вигодовування є золотим стандартом у харчуванні немовлят, та повинне продовжуватись принаймні перших 4 місяці. Алергія на коров'ячий білок рідше спостерігається у немовлят виключно на грудному вигодовуванні в порівнянні зі штучним вигодовуванням або змішаним. Дійсно, тільки близько 0,5% немовлят на грудному вигодовуванні мають CMP, і більшість симптомів є помірними. Найбільш частими симптомами алергії в немовлят на виключно грудному вигодовуванні, є загальні дерматологічні і шлунково-кишкові прояви. Важкі прояви рідко бувають у цих дітей. Для первинної профілактики алергії слід пропагувати грудне вигодовування, а немовлята з доведеною CMPA потребують повного уникнення алергенів. Є дані про те, що харчові білки з молока, яєць, арахісу і пшениці виводяться з організму в грудному молоці і можуть викликати побічні реакції під час грудного вигодовування у сенсибілізованих дітей. Через переваги грудного вигодовування, клініцисти повинні порадити матерям продовжувати грудне вигодовування, але уникати причинно-наслідкових продуктів у власному раціоні. У немовлят з атопічним дерматитом ризик сенсибілізації до молока був у чотири рази вище, а до яєць у вісім разів вище, ніж у немовлят без атопічного дерматиту. Вік введення першого прикорму та різноманітність продуктів харчування не впливає на захворюваність на атопічний дерматит.
Тому, якщо у дитини на виключно грудному вигодовуванні розвиваються симптоми алергії на коровячий білок, з раціону матері мають бути виключені коровяче молоко та яйця. У підгрупі дітей з важким атопічним дерматитом, арахіс також можна було б виключити з харчування матері, оскільки алергія на арахіс частіше зустрічається у дітей з атопічним дерматитом. При прийнятті рішення про те, які продукти з високим алергенним потенціалом мають уникатись (курячі яйця, а не, наприклад, пшениця і риба), цільова група вважала докази того, що в більшості географічних районів яєчні білки є найбільш поширеною причиною алергії після CMPA у немовлят та дітей.
Свідчення про те, що алергія на арахіс може викликати серйозні симптоми, були добре вивчені, але це не стосується дітей на грудному вигодовуванні. На відміну від молока і яєць, споживання арахісу поширене тільки в деяких частинах світу, таких як США, Великобританія. Така як арахіс не є продуктом першої необхідності, цільова група запропонувала виключити його з раціону матері. Проте, при первинному підході до дієти матері, немає необхідності виключати такі важливі продукти як рибу, пшеницю та інші глютеновмісні продукти, адже це призводить до незбалансованого харчування.
При вторинному підході до дієти, додаткова ліквідація пшениці та риби має бути під контролем дієтолога, який збалансує материнське харчування, уникаючи небезпечних продуктів. Якщо у матері є певна підозра, що якась конктретна їжа викликає симптоми у її дитини, слід відповідним чином адаптувати дієту та усунути впливаючі продукти. У деяких дуже рідкісних випадках, наприклад, у дітей з важким атопічним дерматитом з порушенням росту, грудне вигодовування слід припинити.
Дієту матері слід продовжувати протягом як мінімум від 2 до 4 тижнів при атопічному дерматиті або алергічному коліті. Кожна жінка на дієті потребує додаткового кальцію (1000 мг в день, розділених на кілька доз). Якщо дієта з виключенням певних продуктів не покращує симптоми, мати повинна повернутись до нормального харчування, та звернутись до педіатра.
Якщо симптоми значно поліпшуються або зникають під час дієти, одне повноцінне харчування (з виключеними продуктами) в тиждень може бути знову введено в раціон. Якщо симптоми не з'являться при повторному введенні виключених продуктів в раціон матері, специфічна дієта може бути припинена.
Якщо симптоми знову з'являються, дієта повинна продовжуватись, допоки мати годує грудьми. Якщо в прикорм вводяться тверді продукти, необхідно стежити за тим, щоб їжа не містила харчових білків, до яких у дитини алергія. Якщо мати знаходиться на дієті з виключенням CMP протягом тривалого періоду часу, необхідно провести консультацію з питань харчування. Коли мати хоче відлучити дитину від грудного вигодовування, дитина повинна отримати широко гидролізовану суміш (eHF) з доведеною клінічною ефективністю
Алгоритм діагностики та лікування CMPA у новонароджених на штучному чи змішаному вигодовуванні
Пацієнти з небезпечними для життя симптомами, особливо респіраторними або анафілаксією, повинні негайно бути переведеними до відділення невідкладної допомоги. У всіх інших ситуаціях, першим кроком в діагностичному обстеженні для визначення алергії, має бути сімейний анамнез та фізикальне обстеження.
Алгоритм відрізняється в залежності від тяжкості симптомів. Якщо дитина має тривожні симптоми, то CMPA лише підозрюється, і потребує початку діагностичної дієтотерапії.
Діагностика у дітей, які не мають тривожних симптомів (прояви від легкого до помірного ступеня)
У разі підозри на CMPA від легкого до помірного ступеня, CMP-елімінація повинна починатися з терапевтичної суміші, яка є адаптованою для дітей з CMPA. Даним критеріям відповідають деякі гідролізовані суміші (eHFs) на основі сироватки, казеїну або іншого джерела білка, а також на основі амінокислот (AAF). Переважно всі харчові продукти, які входять до дитячого прикорму 4-6 міс. повинні бути виключені для точної діагностики алергену.
Якщо це діти старше 6 місяців, лікар залишає деякі продукти в прикормі. Проте, дієта не повинна містити CMP або курячі яйця, соєвий білок або арахіс. Для пацієнтів, у яких не спостерігається покращення, може знадобитися консультація дієтолога. У таких випадках може бути доцільним подальше усунення інших алергенних білків, таких як риба і пшениця. У більшості випадків дієта призначається на період не менше 2 тижнів, гідролізовані суміші (eHFs), які відповідають критаріям, є харчуванням першого вибору. Можна використовувати суміші на основі амінокислот - AAF: якщо дитина відмовляється пити eHF, (eHF має більш гіркий смак, ніж AAF), якщо симптоми не поліпшуються на eHF через 2-4 тижні, адже діти можуть реагувати на залишкові алергени в eHF, що може бути однією з причин невдачі. У таких випадках клініцисти повинні розглянути AAF, який, як доведено, є безпечним і адекватним для харчування, сприяє збільшенню ваги і росту. Єдиним мінусом сумішей на амінокислотах є їх дуже висока вартість.
Роль тестування in vitro і in vivo для CMPA
Жоден із доступних методів діагностики самостійно не підтверджує, що дитина має алергію на коровячий білок. Саме тому дієта з усуненням алергену є золотим стандартом у діагностиці. Лікарі можуть розглянути такі тести, як SPT( шкірний укол з алергеном), або визначення специфічного IgE до певного алергену.
Результати тестів SPT( шкірний укол з алергеном) та RAST (радіоалергербітний тест ) можуть допомогти в прогнозуванні перебігу захворювання. Так наприклад негативні результати на тест означають, що толерантність до алергену розвинеться у більш ранньому віці, ніж у дітей з позитивним тестом. Якщо у немовлят, які мали стани загрозливі для життя (ангіонабряк), результати тестів будуть позитивні, провокаційна проба не повинна проводитись.
Якщо після 2-4 тижнів дієти, симптоми зникли, може бути проведений провокаційний тест з алергеном, але лише під наглядом лікаря. Діти, які в минулому мали важкі алергічні реакції, при провокаційному тесті можуть не дати важкої клініки, а ось провокація у дітей, з помірними реакціями, може супроводжуватись важкими та небезпечними симптомами.
Під час пероральної провокації дозу слід титрувати наступним чином. Після фізикального огляду здорової дитини на губи наноситься крапля алергену. Якщо після 15 хвилин не відбувається ніякої реакції, доза збільшується поступово (0,5, 1,0, 3,0, 10, 30, 50-100 мл) кожні 30 хв. Після цього за дитиною спостерігають протягом 2 год спостерігають, чи немає шкірних та респіраторних реакцій перед тим, як відправитися додому. Якщо не спостерігається ніякої реакції, дитина повинна отримувати щонайменше 250 мл харчування на основі коров'ячого молока щодня протягом наступного тижня, а батьки повинні спостерігати, чи не проявляються пізні реакції.
Позитивний результат проби: підтверджено CMPA
Якщо симптоми CMPA знову з'являться, підтверджується передбачуваний діагноз CMPA, слід дотримуватись дієти, заснованої на використанні eHF або AAF до тих пір, поки дитина не досягне 9-12 місяців, але не менше 6 місяців. Потім проба повторюється. Якщо є можливість в постійній діагностиці IgE-опосередкованої алергії з SPT і / або специфічним визначенням IgE, нормалізація або покращення результатів цих тестів допоможе у виборі моменту часу. Додаткове харчування слід вводити обережно, щоб уникнути випадкового прийому CMP. Постійна консультація лікаря повинна забезпечити достатнє вживання терапевтичної формули (eHF або AAF), щоб гарантувати адекватне споживання кальцію.
Негативний результат проби: немає CMPA
Діти, у яких не розвинулись симптоми після провокаційної проби одразу або протягом тижня, можуть відновити нормальне харчування. Лікарі повинні радити батькам спостерігати за дітьми, аби уникнути пізних реакцій.
Діагностика дітей з важкими проявами захворювання
Немовлята на грудному вигодовуванні, у яких підозрюють важкий перебіг захворювання, повинні бути негайно оглянуті лікарем для переведення на штучне вигодовування сумішами на основі амінокислот (AAF). Амінокислотні суміші допоможуть нормально рости та розвиватись дитині, а також отримувати всі необхідні поживні речовини не зважаючи на захворювання.