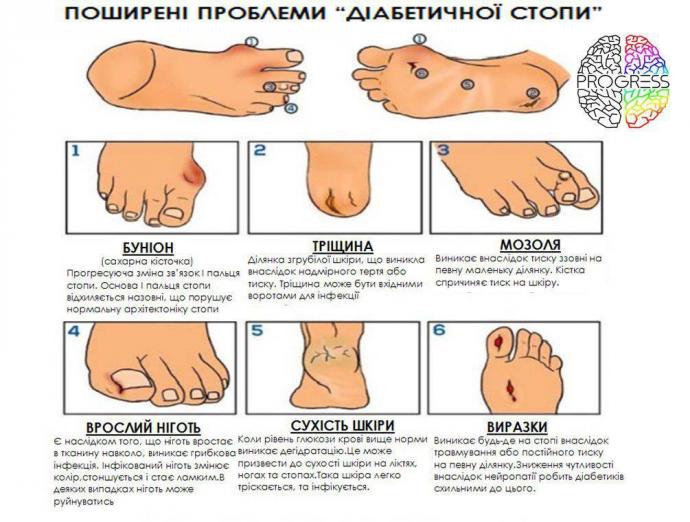
Синдром стопи діабетика - досить поширене захворювання, яке досить часто зустрічається у наших пацієнтів, адже з кожним роком хворих на ЦД 2 типу стає все більше, відповідно більше і ускладнень у вигляді даного синдрому.
Пропонуємо коротеньку пам'ятку про догляд за стопами у таких хворих, адже якщо лікар на первинній ланці зуміє донести ці базові поняття до пацієнта - це значно зменшить ризик смертності від гнійно-некротичних ускладнень та допоможе зберегти хворому кінцівку та можливість активного руху.
Діабетична стопа — це дуже складне ускладнення, поштовхом до розвитку якого є сукупність захворювань, що розвиваються на тлі цукрового діабету. В 90 % випадків, діабетична стопа проявляється у хворих цукровим діабетом 2 типу, які страждають на ЦД протягом від 15 до 20 років.
В наслідок того, що при ЦД шкіра хворого, а потім і нижні кінцівки починають втрачати свою чутливість, будь-яка ранка, тріщина на шкірі, побутовий опік, залишаються непомітними. У таких ранах відбувається інфікування, що вражає усе більше шкірної, м'язової і кісткової тканини й в результаті — розвивається так званий синдром діабетичної стопи.
На ранніх стадіях розвитку ускладнення можна зупинити процес і повністю вилікувати пацієнта, але чим довше хворий тягне з лікуванням, тим більше шансів потрапити на стіл до хірурга, який проведе ампутацію ушкодженої частини стопи або всієї стопи, або частини нижньої кінцівки.
ПРИЧИНИ:
• Постійні й різкі скачки рівня цукру в крові ведуть до поступового руйнування стінок судин, а це у свою чергу, порушує кровообіг в організмі, тканини не одержують необхідну кількість кисню й живильних речовин, що руйнує їх, знижує захистну функцію, поріг чутливості. Паралельно з руйнуванням кровоносних судин, вражаються й нервові закінчення. У підсумку цих негативних перетворень, відбувається порушення всіх обмінних процесів в організмі;
• Розвивається сенсорна нейропатія, коли хворий уже перестає одержувати сигнали про біль через ушкодження шкіри, він втрачає температурну чутливість, взагалі не відчуває будь-яких впливів на шкіру. Тому будь-яка ранка, мозоль від тісного взуття для них залишається непомітним, поки не перетвориться у виразку;
• На тлі діабетичної нейропатії шкіра хворого стає зневодненою, сухою, вона вже не зволожується природнім шляхом за допомогою поту, тому що секреторні функції так само порушуються. Через сухість з'являються тріщини на шкірі, особливо на п'ятках, далі вони перетворюються у виразки. Найчастіше виразки є безболісними, хворий може не помітити небезпеку доти, поки не почнеться гангрена.
Форми синдрому діабетичної стопи і їх симптоми:
1. Нейропатична. При такій формі діабетичної стопи вражаються нервові закінчення, з'являються симптоми зниження чутливості в області стопи, підвищується больовий поріг і хворий просто не відчуває механічних ушкоджень шкіри суглобів і кісток. Далі спостерігається деформація стопи, з'являються мозолі й відбувається стовщення шкірного покриву. Для виразки при нейопатичній діабетичній стопі характерні рівні краї, природній колір шкіри навколо утворення, присутність нормальної пульсації на стопі;
2. Ішемічна. У цьому випадку більше вражені судини. При цій формі діабетичної стопи наявні: похолодання шкіри, блідість шкірних покривів, найчастіше присутні набряки. Виразки при ішемічній формі діабетичної стопи мають нерівний край, збережені больові відчуття, пульсація артерій стопи майже не пальпується, але стопа зазвичай не деформується і не утворюються нові мозолі;
3. Змішана форма є найчастішим проявом діабетичної стопи й спостерігається в 85 % хворих на ЦД 2 типу; має ознаки двох перших форм.
Незалежно від того, яка форма синдрому діабетичної стопи розвивається у хворого, присутні й загальні симптоми захворювання.
Загальні симптоми діабетичної стопи:
1. Нульова стадія або група ризику характеризується деформацією стопи, блідістю шкіри, появою великих мозолів, але поки без утворення виразок;
2. Перша стадія — характеризується появою поверхневих виразок;
3. Друга стадія — виразка поширюється всередину шкірних покривів і вражає сухожилля й м'язеву тканину;
4. Третя стадія — виразка глибоко проникла, вражає кісткову тканину;
5. Четверта стадія — розвивається гангрена, ясно видні границі її ділянки характерного чорного кольору;
6. П'ята стадія — гангрена захоплює стопу, поширюється усе більше й більше, переходить на всю нижню кінцівку від гомілки й вище.
Загальні профілактичні заходи для запобігання розвитку цього ускладнення досить прості, дотримуватись їх легко:
• Запобігайте ранам і порізам, побутовим опікам нижніх кінцівок;
• Не приймайте занадто гарячі ванни, які можуть стати причиною появи на шкірі пухирів і як наслідок — виразок;
• Ретельно стежте за станом шкіри ніг, особливо в області між пальцями, де найбільш часто відбувається грибкове ураження;
• Правильно обрізайте нігті на пальцях ніг, щоб їх гострі кути не травмували шкіру й не вражалися грибками, не допускайте вростання нігтьової пластини в шкіру;
• Ретельно стежте за появою мозолів і видаляйте їх за допомогою пемзи, але не обрізайте, щоб випадково не травмувати шкіру;
• Будьте обережними, щоб не одержати саден і синців на поверхні шкіри.
Обов'язково необхідно позбутися шкідливих звичок, особливо паління, адже нікотин негативно впливає на стан судин і крові, яка в умовах порушеної мікроциркуляції не може в достатній кількості забезпечити оксигенацію тканин.
Що стосується взуття, те тут перевагу необхідно віддавати якісним, зручним, зшитим з натуральних матеріалів моделей, можна навіть придбати ортопедичне взуття зі спеціальними устілками, які запобігають запріванню стопи.
При найменших проявах втрати чутливості, зверніться до лікаря для проведення транскутантної оксиметрії — вона допоможе виявити порушення циркуляції крові.
Необхідно відмовитися від різних пластирів, якими заклеюються мозолі на ногах: відриваючи липку стрічку можна ще більше ушкодити шкіру і ця травма може призвести до утворення виразки.
Важливо знати: мозолі у хворих на ЦД не видаляються за допомогою гострих предметів! Іншими словами — їх не можна зрізати. Найпоширеніша причина появи виразки в діабетика — це саме зрізання мозолів. У цьому випадку, щоб не допустити утворення нових мозолів потрібно підібрати інше, більш вільне й зручне взуття, а самі мозолі розпарювати й видаляти пемзою, але без сильного натискання на поверхню шкіри.
Якщо помітно потоншення або стовщення нігтьової пластинки, потрібно обов'язково звернутися до лікаря щоб з'ясувати причини цього явища. У більшості випадків — це грибкова інфекція, яку необхідно терміново лікувати поки вона не стала причиною виразки.
Щодня й навіть по кілька раз у день потрібно перевіряти свої ноги й особливо стопи на предмет виявлення ран, тріщин і інших ушкоджень.
Хворим на ЦД не рекомендується приймати гарячі ножні ванни, адже сильно розм'якшена шкіра на стопі — це ризик одержати травму шкіри.
Рекомендовано завжди насухо витирати ноги м'яким махровим рушником і користуйтеся мийними засобами зі зволожуючим ефектом.