Вступление

Идиопатическая внутричерепная гипертензия (ИВГ) характеризуется повышением внутричерепного давления (ВЧД) неустановленного генеза. Этиология заболевания остается неизвестной, несмотря на значительный прогресс в понимании патогенеза, который, несомненно, способствовал улучшению качества лечения пациентов с ИВГ.
При этом вопрос своевременной и соответствующей диагностики головной боли неясного генеза и сопутствующего снижения остроты зрения по-прежнему остается наиболее сложной клинической проблемой. Исследований в этой области из-за редко встречающейся патологии и отсутствия понимания патогенеза заболевания немного.
Разработанный Европейской федерацией головной боли (European Headache Federation — EHF) консенсусный документ отражает основанные на фактических данных рекомендации и практические советы по диагностике и лечению ИВГ. Рекомендации подготовлены под непосредственном руководством доктора Яна Хоффмана (Jan Hoffmann) из Института психиатрии при Лондонском Королевском колледже (Basic and Clinical Neuroscience, Institute of Psychiatry, Psychology and Neuroscience, King’s College London), Лондон, Великобритания. Работа опубликована в издании «Журнал головной боли и боль» («The Journal of Headache and Pain») в 2018 г.
Критерии диагностики ИВГ
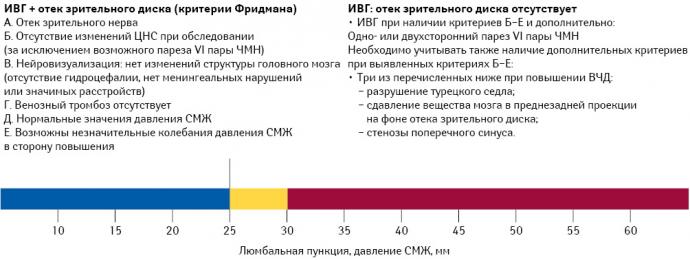
Клинический синдром ИВГ наиболее полно описан Д. Фридманом и соавторами (Friedman D. et al., 2013). Ученый предложил наиболее полную классификацию (приведена на рисунке ниже). При этом термин «pseudotumor cerebri», использовавшийся в прошлом как синоним ИВГ, не применяется. В настоящее время термин «ИВГ» используется для общей характеристики заболеваний, отличающихся хроническим повышением ВЧД независимо от этиологии с указанием первичной и вторичной формы заболевания. К первичной форме заболевания относится ИВГ. Критерии диагностики и терапевтический алгоритм лечения в данном руководстве относятся исключительно к первой форме заболевания — ИВГ.
Особенности клинической картины головной боли при ИВГ
На сегодня для установления диагноза в соответствии с Международной классификацией расстройств, вызывающих головную боль, 3-го пересмотра (International Classification of Headache Disorders, 3-rd edition — ICHD-3) разработаны международные критерии диагностики ИВГ.
Диагностические критерии головной боли, связанной с ИВГ:
А. Вновь возникшая головная боль или значительное ухудшение ранее существовавшей головной боли, соответствующая критерию C (головной боли): головная боль возникает в тесной временной связи с другим расстройством, и/или есть другие признаки причинно-следственной связи.
Б. Наличие двух следующих проявлений:
1) диагностирована ИВГ;
2) давление СМЖ >250 мм; или >280 мм у детей с ожирением.
В. Любой из признаков или оба:
1) головная боль развилась или значительно ухудшилась по отношению ко времени установления диагноза ИВГ, или ИВГ стала причиной установления диагноза;
2) головная боль сопровождается одним или обоими симптомами:
а) пульсирующий шум в ушах;
б) папиллоэдема (отек соска зрительного диска).
Г. Развившаяся симптоматика не может быть объяснена иными причинами возникновения головной боли.
Головная боль, присутствующая у 90% пациентов с ИВГ, является основным симптомом заболевания. Для подтверждения диагноза ИВГ необходимо доказать причинно-следственную связь головной боли и повышенного ВЧД в определенный временной промежуток: от повышения давления и до формирования головной боли. При этом в последних рекомендациях ICHD-3 взаимосвязь между уменьшением или прекращением головной боли после нормализации ВЧД не рассматривается как дифференциально-диагностический критерий.
Офтальмологические критерии ИВГ
Двусторонний отек зрительного диска, или папиллоэдема, обусловленный повышенным ВЧД, — основной признак ИВГ. При этом у 4% пациентов может наблюдаться асимметрия поражения. Для исключения ошибочного диагноза папиллоэдемы, возможного у 40% обследуемых, диагностика должна выполняться высококвалифицированным офтальмологом.
Повышение ВЧД может привести к развитию ряда патологических визуальных симптомов, включая преходящие нарушения зрения, нечеткость или размытость зрительного контура и двоение предмета, что требует тщательного осмотра и мониторинга зрительных расстройств для оценки риска потери зрения. Необходимо помнить, что описанные расстройства длительно сохраняются и могут стать причиной атрофии зрительного нерва и в конечном счете привести к потере зрения. В то же время тесной корреляционной связи между степенью папиллоэдемы и частотой головной боли не выявлено. Такое положение вещей требует настоятельного и всестороннего офтальмологического обследования, предполагающего: определение остроты зрения; обследование зрачка; всестороннюю оценку полей зрения и расширенное исследование глазного дна с тщательной оценкой объема папиллоэдемы.
Типичные результаты визуальных нарушений сводятся к увеличению слепого пятна, сужению периферического зрения и/или нижней носовой ступеньки либо частичному дугообразному дефекту. Определение полей зрения является психофизическим тестом и сопряжено со сложностью интерпретации полученных результатов.
В связи с этим визуализация состояния основания зрительного нерва становится важной диагностической процедурой. Среди методов обследования особое значение отводится методикам, дающим возможность получить качественные изображения сетчатки и зрительного нерва для последующего изучения.
К наиболее информативным методам офтальмоскопии относят получение широкоформатных изображений без расширения зрачка с помощью аппарата Optos и оптическую когерентную томографию (OКT). Некоторые платформы OКT позволяют снимать короткие видеоматериалы, дающие возможность документировать местоположение и наличие спонтанных венозных пульсаций — признаков повышенного ВЧД. Визуализация с помощью ОКТ значительно упростила диагностику и мониторинг папиллоэдемы в сложных клинических ситуациях.
Менее частые и редкие клинические проявления
Расстройства обоняния могут развиваться у 80% пациентов с определенной задержкой во времени по сравнению с развитием головной боли. Одно- или двухсторонний пульсирующий шум в ушах, парез или паралич VI пары ЧМН, а также когнитивные нарушения являются редкими симптомами, встречающимися у пациентов с ИВГ. У пациентов с описанными нейропсихологическими нарушениями могут появляться значительные трудности при восстановлении профессиональной деятельности после длительного отсутствия на работе.
Клиническая диагностика
Нейровизуализация
Визуализация мозга является неотъемлемой частью диагностического алгоритма. Магнитно-резонансная томография (МРТ) считается золотым стандартом диагностики, дающим возможность исключить вторичные причины повышенного ВЧД и выявить структурные изменения, обусловленные ИВГ.
К патогномоничным симптомам, полученным при МРТ-обследовании, относят: пустое турецкое седло (или по крайней мере значительные изменения в размере, форме и объеме гипофиза) при неизмененных размерах боковых желудочков и уплощение заднего зрительного бугра. Визуализируются также утолщение оболочки зрительного нерва и его повышенная извилистость.
Диагностическая визуализация головного мозга при ИВГ должна всегда включать компьютерную томографию или МРТ с контрастной венографией для исключения тромбоза венозного синуса и двухстороннего тромбоза поперечного синуса.
Спинномозговая пункция
Спинномозговая пункция входит в алгоритм диагностических процедур при ИВГ, выполняется без седации в положении лежа на боку с вытянутыми ногами. В норме имеет следующие показатели высоты водного столба: ≤25 см у взрослых и ≤28 см у детей. Давление в диапазоне 25–30 см водного столба представляет собой промежуточную (серую) область, требующую осторожной трактовки, поскольку может встречаться как при патологическом, так и нормальном состояниях.
Анализы крови
Анализы крови должны быть выполнены для исключения вторичных причин повышенного ВЧД или других заболеваний, которые могут клинически проявляться сходной клинической картиной. Наиболее частые причины, требующие уточнения, приведены ниже.
Клинические состояния, которые могут вызывать вторичное повышение ВЧД или симптомы, которые могут имитировать ИВГ
1. Расстройства, которые могут вызвать тромбоз венозного синуса или обструкцию венозного оттока с иным механизмом развития:
- тромбофилия и другие состояния гиперкоагуляции;
- системная красная волчанка;
- инфекции среднего уха или сосцевидного отростка;
- нейроинфекция;
- повышенное давление в правых отделах сердца при легочной гипертензии;
- хроническая обструктивная болезнь легких;
- синдром верхней полой вены;
- артериовенозные мальформации головного мозга;
- опухоль гломуса;
- опухоли, способные вызвать нарушение венозного оттока из верхней половины туловища.
2.Лекарственные средства:
- фторхинолоны;
- тетрациклин;
- витамин А и ретиноиды;
- анаболические стероиды;
- отмена кортикостероидов (в частности после длительного приема);
- прием гормона роста;
- литий;
- налидиксовая кислота;
- оральные контрацептивы;
- левоноргестрел;
- амиодарон;
- циклоспорин;
- цитарабин.
3. Прочие клинические состояния:
- ВИЧ;
- сифилис;
- боррелиоз;
- ветряная оспа;
- болезнь Эддисона;
- гипопаратиреоз;
- обструктивное апноэ во сне;
- синдром Пиквика;
- уремия;
- тяжелая железодефицитная анемия;
- почечная недостаточность;
- синдром Тернера — Шерешевского;
- синдром Дауна.
Лечение
Хирургическое лечение
Вопрос оперативного лечения должен рассматриваться как первоочередная процедура для пациентов сбыстропрогрессирующим снижением зрения. Для предупреждения дегенерации зрительного нерва в результате избыточного ВЧД предложены разнообразные шунтирующие операции, предполагающие формирование сброса избытка ликвора в другие анатомические области тела. Наиболее часто формируют следующие соустья: вентрикулоперитонеальное, люмбоперитонеальное и реже — вентрикулопредсердное. При этом необходимо помнить о риске развития разнообразных осложнений, вплоть до формирования субдуральной гематомы и частых нарушений функции шунта — более 51% случаев. Альтернативой шунтированию является процедура фенестрации оболочки зрительного нерва.
Эндоваскулярное стентирование
Эндоваскулярное стентирование — вариант лечения пациентов со стенозом венозного синуса. Но, поскольку методика показана не всем и сопровождается плохими непосредственными и ближайшими результатами, процедура не может рассматриваться как рекомендованная для лечения ИВГ.
Модификация болезни через уменьшение массы тела
Операции, обеспечивающие уменьшение массы тела, рассматриваются в рекомендациях как эффективный способ лечения пациентов, имеющих избыточную массу тела. Систематический обзор случаев пациентов с диагнозом ИВГ, пролеченных с помощью бариатрической хирургии, свидетельствует о 100% разрешении папиллоэдемы и почти полном прекращении или значительном снижении интенсивности головной боли у 90% пациентов.