UpToDate, 2012
Вступ
Кільцева підшлункова залоза (КПЗ) - рідкісна вроджена патологія, що характеризується кільцевим розташуванням тканини підшлункової залози, що оточує низхідну частину дванадцятипалої кишки. Вважається, що вона походить від неповного обертання вентрального зачатка підшлункової залози.
Епідеміологія
Епідеміологія кільцевої підшлункової залози незрозуміла. Багато випадків, ймовірно, не виявлені, оскільки кільцева підшлункова залоза не завжди має симптоми. Лише три випадки були виявлені в 20 000 розтинах в одному звіті, в той час як в іншому звіті було виявлено лише три випадки за 24 519 операцій. Повідомлялося лише про один випадок у 250 пацієнтів, які пройшли ендоскопічну ретроградну холангіопанкреатографію (ЕРХПГ).
Ембріологія
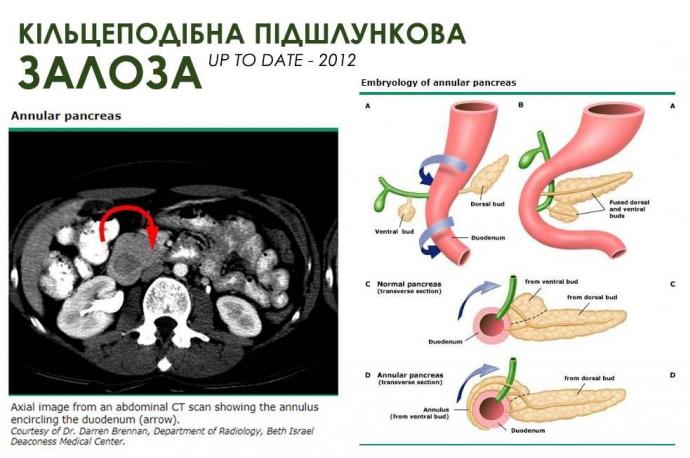
Підшлункова залоза розвивається з одного спинного та двох вентральних зачатків, які спочатку з’являються у вигляді евагінації примітивної передньої кишки приблизно на п’ятому тижні гестації. Два вентральних зачатки рано зростаються. Через селективне розширення дванадцятипалої кишки приблизно на сьомий тиждень вентральний зачаток обертається кишкою, проходячи за дванадцятипалу кишку справа наліво і врешті зливаючись із спинним зачатком.
Вентральний зачаток утворює нижню частину головки підшлункової залози і нерозсічений відросток, тоді як спинний зачаток стає хвостом і тілом. Злиття дуктулярної мережі двох зачатків породжує основну протоку підшлункової залози. Додаткова панкреатична протока, часто персистуюча, виводиться з дорсальної протоки підшлункової залози, проксимальної до місця зрощення.
Кільцева підшлункова залоза є наслідком неспроможності вентральної частини обертатися з дванадцятипалою кишкою. Кільцева підшлункова залоза зазвичай складається з смуги тканини підшлункової залози, яка повністю оточує другу частину дванадцятипалої кишки. Іноді це огортання є неповним, залишаючи передню частину дванадцятипалої кишки не звуженою. Смуга підшлункової залози зазвичай перемежовується з дванадцятипалої кишкою, хоча вона також може бути вільна від дванадцятипалої кишки.
З точки зору протоки, вентральна протока, як правило, курсує дозаду, щоб приєднатися до основного протоку зліва. Однак вона також може проходити спереду справа наліво або може бути кілька невеликих проток, кожна з яких має окремі отвори в дванадцятипалу кишку. Для пояснення цієї аномалії запропоновано три основні теорії:
• Прилягання вентрального зачатка до стінки дванадцятипалої кишки перед обертанням, що призводить до її стійкості та оточення дванадцятипалою кишкою (теорія Лекко);
• Стійкість і розширення лівого вентрального зачатка (теорія Болдвіна);
• Гіпертрофія та зрощення вентральних та спинних зачатків перед обертанням кишки, що призводить до повного оточення дванадцятипалої кишки.
Клінічні прояви
Симптоми кільцевої підшлункової залози можуть проявлятися в будь-якому віці від неонатального періоду до дорослого віку, хоча, за оцінками, майже у двох третин пацієнтів з КПЗ так і не з’являється симптомів протягом життя. Вік появи симптомів залежить від ступеня вираженості звуження дванадцятипалої кишки.
• Більше двох третин дітей, які перебувають у неонатальному періоді, як правило, мають особливості непрохідності шлунка, блювання жовчю та здуття живота.
• У немовлят наявність КПЗ пов’язується з материнськими багатоводдями та вродженими порушеннями, такими як синдром Дауна, атрезія стравоходу та дванадцятипалої кишки, неперфорований анус та дивертикул Меккеля.
• У дорослих можуть виникати болі в животі, нудота після їжі, блювання, кровотечі з верхніх шлунково-кишкових шляхів (в наслідок виразкової хвороби), гострий або хронічний панкреатит і, рідко, непрохідність жовчовивідних шляхів. Більшість дорослих людей мають симптоми у віці від 20 до 50 років. Вік виникнення залежить від ступеня тяжкості обструкції при народженні. Обструктивні симптоми, що виникають у дорослих, можуть бути наслідком повторного запалення, набряку, що призводить до фіброзу та рубцювання. Не існує специфічних тригерів або предикторів симптомного захворювання у дорослих.
Патогенез панкреатиту в КПЗ залишається незрозумілим. Він може бути вторинним до фіброзу, що призводить до часткової обструкції протоки підшлункової залози, в основному виникає всередині головки підшлункової залози. Фіброз підшлункової залози в кільцевій підшлунковій залозі, як правило, обмежується кільцем і головкою підшлункової залози, тоді як тіло і хвіст, як правило, не пошкоджені.
Непрохідність внутрішньопанкреатичної частини загальної жовчної протоки внаслідок набряку та фіброзу головки підшлункової залози також може призвести до жовтяниці. Припускається, що пацієнти з КПЗ, які страждають на обструктивну жовтяницю, мають периампулярне злоякісне новоутворення. У таких випадках диференціація між хронічним панкреатитом та раком підшлункової залози у вогнищевому запальному ураженні головки підшлункової залози залишається діагностичною та лікувальною дилемою.
Діагностика
Кільцеву підшлункову залозу слід враховувати при диференційній діагностиці захворювань дітей або дорослих з клінічними проявами, описаними вище. Як зазначалося вище, у багатьох пацієнтів захворювання протікає безсимптомно, і тому наявність КПЗ не обов'язково вказує на те, що симптоми можуть бути пов'язані з цим станом. Таким чином, діагноз встановлюється за допомогою рентгенологічної візуалізації та врахування інших порушень, які можуть сприяти симптомам. Аналогічно, кільцева підшлункова залоза може бути виявлена у пацієнтів, які проходять процедуру візуалізації з невизначеним станом; такі пацієнти не потребують специфічної терапії.
У новонароджених із симптоматикою звичайний рентген живота або УЗД покаже класичний знак "подвійного міхура", що свідчить про непрохідність дванадцятипалої кишки. Знак подвійного міхура не є специфічним для кільцевої підшлункової залози, оскільки його можна спостерігати і у дітей з іншими станами, включаючи атрезію дванадцятипалої кишки, кишкову мальротацію та вроджену атрезію дванадцятипалої кишки та пілоричного відділу. Однак додаткові тести зазвичай не потрібні, оскільки всі пацієнти цієї вікової групи з повною або частковою непрохідністю дванадцятипалої кишки потребують хірургічної корекції. Таким чином, остаточний діагноз ставиться під час лапаротомії.
У дітей старшого віку та дорослих діагноз зазвичай встановлюють під час обстеження верхніх відділів ШКТ або КТ живота (зображення 1), хоча операція залишається золотим стандартом діагностики. Кільцеву підшлункову залозу слід враховувати, якщо у верхніх відділах шлунково-кишкового тракту або на КТ черевної порожнини виявлено зменшення або звуження дванадцятипалої кишки. У верхніх відділах ШКТ може бути виявлено кільцеподібний дефект наповнення через другу частину дванадцятипалої кишки, симетричну дилатацію проксимального відділу дванадцятипалої кишки або зворотну перистальтику дванадцятипалої кишки, проксимальної до кільця.
Ендоскопічна ретроградна холангіопанкреатографія також корисна при діагностиці кільцевої підшлункової залози, особливо коли результати дослідження з барієм або КТ є неоднозначними. Це дозволяє точно розмежувати анатомічну структуру допоміжної протоки підшлункової залози та протоки C-петлі, що оточують дванадцятипалу кишку. Кільцева підшлункова залоза класифікується на шість типів за місцем дренування кільцевого протоку:
• Тип I (найпоширеніша форма), при якій кільцева протока впадає безпосередньо в основну панкреатичну протоку.
• Тип II (другий найпоширеніший варіант), коли протока Вірсунга оточує дванадцятипалу кишку, але все ще стікає в великий сосочок.
• Інші чотири підтипи набагато рідше зустрічаються.
Лікування
Хірургія залишається процедурою вибору у пацієнтів, у яких симптоми можуть бути віднесені до кільцевої підшлункової залози. Мета операції - зняти непрохідність дванадцятипалої кишки або шлунка.
Переважним хірургічним підходом є шунтування хірургічного простору кільця, яке може бути досягнуто за допомогою дуоденодуоденостомії, гастроеюностомостії або дуоденоеюностомії. Слід уникати резекції кільця, оскільки це пов'язане з численними ускладненнями, такими як панкреатит, утворення фістули підшлункової залози та неповне полегшення обструкції, що призводить до неприпустимо високої захворюваності. Незважаючи на те, що оптимальна операція була предметом дискусій, у новонароджених обхідний анастомоз дванадцятипалої кишки є кращим варіантом, тоді як у дорослих (у яких дванадцятипала кишка менш рухлива) рекомендується дуоденоеюностомія або гастроєюностомія. Деякі дослідники стверджують, що гастроєюноанастомоз пов'язаний з високим рівнем виразки шлунка, в той час як інші повідомили про успішне застосування цього методу.
За наявності кільцевої підшлункової залози, пов’язаної з обструктивною жовтяницею, для зняття непрохідності може знадобитися біліарний байпас з холедохоентеростомією або розміщенням внутрішнього стента. Панкреатикодуоденектомію рекомендується застосовувати, коли кільцева підшлункова залоза пов’язана з панкреатолітіазом або якщо вона пов’язана з периампуллярними ураженнями та підозрами на співіснування злоякісності.
Як зазначалося вище, обструктивна жовтяниця у присутності кільцевої підшлункової залози може сигналізувати про наявність периампуллярної злоякісності. Підхід до оцінки таких пацієнтів представлений окремо.
Прогноз
Прогноз хворих з кільцевою підшлунковою залозою багато в чому залежить від віку появи симптомів. Зафіксована найвища смертність - до 40 відсотків у немовлят і, можливо, пов'язана з вродженими порушеннями. У дорослих захворюваність і смертність в основному пов'язані з хірургічними ускладненнями.
Підсумок і рекомендації
• Кільцева підшлункова залоза (КПЗ) - рідкісна вроджена патологія, що виникає внаслідок неспроможності вентрального зачатку підшлункової залози обертатися дванадцятипалою кишкою. Це призводить до появи кільця тканини підшлункової залози, що обволікає низхідну частину дванадцятипалої кишки. (Див. "Вступ" вище.)
• Клінічні прояви кільцевої підшлункової залози можуть розвиватися в будь-якому віці. У дітей симптоми, пов’язані з непрохідністю дванадцятипалої кишки, найчастіші. У дорослих можуть виникати виразки, непрохідність дванадцятипалої кишки, гострий або хронічний панкреатит та обтураційна жовтяниця. (Див. "Клінічні прояви" вище.)
• Хоча операція вважається золотим стандартом діагностики, зазвичай пропонується починати дослідження з верхніх відділів шлунково-кишкового тракту (ШКТ) або сканування чи комп'ютерної томографії черевної порожнини (КТ). Ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ), магнітно-резонансна холангіопанкреатографія (МРХПГ) та ендоскопічна ультрасонографія також можуть бути корисними, особливо якщо результати дослідження з барієм або КТ є однозначними. Інші причини симптомів слід також враховувати у пацієнтів, у яких виявляється кільцева підшлункова залоза, оскільки кільцева підшлункова залоза не завжди викликає симптоми. (Див. "Діагностика" вище.)
• Як дітям, так і дорослим із симптоматичною кільцевою підшлунковою залозою ми пропонуємо хірургічне втручання – обхідний анастамоз (2 клас). (Див. "Лікування" вище.)
• У пацієнтів з кільцевою підшлунковою залозою, що страждають на обструктивну жовтяницю, необхідно провести ретельне обстеження, щоб оцінити наявність асоційованої периампулярної злоякісності. (Див. "Клінічні прояви та діагностика ампулярних аденоми".)
Джерело: https://bitly.su/ukKNwlq