1. Вступ
Акне – хронічний запальний мультифакторіальний дерматоз, що найчастіше виявляється в дерматологічній практиці в США. Акне характеризується наявністю відкритих або закритих комедонів та інших запальних елементів, що включають папули, пустули та вузли. Терапія націлена на ключові чотири фактори, що відповідають за патогенез захворювання: підвищена продукція шкірного сала, надлишковий фолікулярний гіперкератоз, колонізація Propionibacterium acnes і запалення. Цілі лікування включають запобігання утворення рубців, усунення психологічного дискомфорту та зменшення запалення.
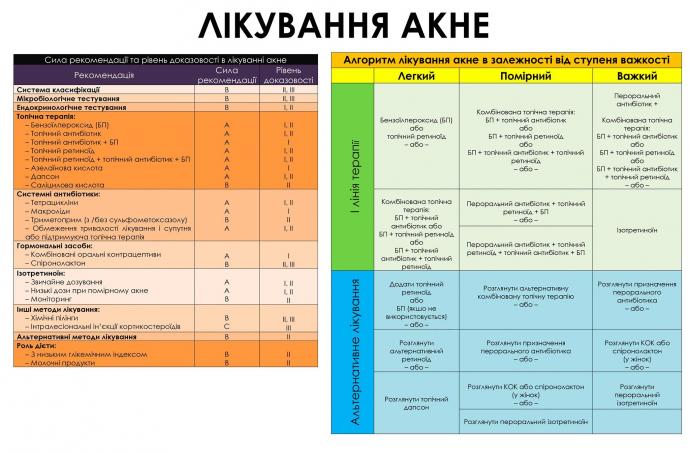
Таблиця І. Рекомендації з приводу класифікації та визначення ступеня важкості акне
1. Лікарі можуть використовувати шкали класифікації, що оцінюють кількість та локалізацію елементів висипу, важкість ураження та наявність рубців для зручності у прийнятті терапевтичних рішень.
2. В даний час не існує універсальної системи класифікації акне, яку б можна було рекомендувати.
2. Елементи висипу
Акне локалізуєтся переважно на шкірі обличчя, верхніх кінцівок, верхньої частини грудної клітки і спини; проявляється папулами, пустулами і вузлами, а також відкритими і закритими комедонами.
Комедон – скупчення шкірного сала та кератину у волосяному фолікулі. Виділяють закриті (білі вугрі, діаметром 1-2 мм) та відкриті комедони (чорні вугрі, що мають вигляд чорних папул).
Папули представляють собою запальні вузлики, що мають конічну форму і величину до 2–4 мм в діаметрі.
Пустули виникають первинно або трансформуються з папул.
Вузлове акне характеризується розвитком вузлів на шкірі.
Після акне залишаються рубці – гіпертрофічні, келоїдні, але найбільш часто зустрічаються атрофічні (втиснуті, що нагадують оспові).
3. Диференційний діагноз
В ділянці обличчя: стафілококовий фолікуліт, рожеві вугрі, периоральний дерматит, медикаментозні реакції (на глюкокортикоїди, броміди, йодиди, оральні контрацептиви, ізоніазид), себорейний дерматит.
В ділянці тулуба: грибковий фолікуліт (збудник – гриби роду Pityrosporum), псевдомонадний фолікуліт.
Одиночні елементи висипу: абсцес, фурункул, розрив імплантаційної кісти.
4. Мікробіологічне тестування
Propionibacterium acnes – грам-позитивна анаеробна паличка, яка відповідає за первинну колонізацію при акне. P. acnes має специфічні мікробіологічні властивості, що значно утруднюють рутинну культуральну оцінку. В даний час мікробіологічне тестування при вугровій хворобі в більшості випадків є недоцільним, оскільки це не впливає на лікування, а успішна антибактеріальна терапія не завжди може бути результатом зменшення кількості бактерій. Антибіотики, які зазвичай використовуються при лікуванні акне, наприклад тетрацикліни, мають додаткові протизапальні властивості, не пов’язані з рівнем чутливості збудника.
5. Гормональне тестування
Хоча роль андрогенів в патогенезі вугрової хвороби добре відома, ендокринологічне тестування виправдане тільки в певних клінічних випадках, оскільки у більшості пацієнтів з акне рівень гормонів буде нормальним. Тестування насамперед показано для пацієнтів з клінічними ознаками або анамнезом гіперандрогенії.
У дітей препубертатного віку ці ознаки включають в себе: вугрі, наявність пахвового або лобковового оволосіння, прискорений ріст, кістковий вік, що випереджає календарний та передчасне статеве дозрівання. Діаграми для оцінки зросту згідно віку та рентгенографія кистей для визначення кісткового віку є хорошими інструментами для скринінгу перед гормональним тестуванням. У постпубертатних жінок клінічні ознаки, такі як нечасті менструації, гірсутизм, андрогенна алопеція, безпліддя, полікістоз яєчників, кліторомегалія і центральне ожиріння, вимагають подальшого гормонального обстеження.
Стійкі вугрі, викликані надлишком андрогенів, також можна спостерігати як у чоловіків, так і у жінок з некласичною вродженою гіперплазією наднирників (наприклад, дефіцит 21-гідроксилази). Найбільш частою причиною підвищеного рівня андрогенів яєчникового походження є синдром полікістозних яєчників (СПКЯ). Було висловлено припущення, що для діагностики СПКЯ у дорослих жінок потрібно 2 з 3 наступних критеріїв: гіперандрогенія (клінічна або лабораторна), дисфункція овуляції (оліго- або ановуляція) або полікістоз яєчників (за даними УЗД). У підлітків жіночої статі діагноз СПКЯ може бути встановлений на основі гіперандрогенії (клінічної або біохімічної) при наявності постійної олігоменореї.
Типова панель скринінгу гормонів включає в себе вільний і загальний тестостерон, дегідроепіандростерону сульфат (ДГЕА-С), андростендіон, лютеїнізуючий і фолікулостимулюючий гормони. Гормон росту, інсуліноподібний фактор росту, рівні ліпідів, інсулін, вільні 17-b-гідроксистероїди, пролактин, естроген і прогестерон також можуть бути аномальними у пацієнтів з важким акне. Інсулінорезистентність здатна представляти фактор ризику для вугрів в певних пацієнтів. Пацієнти з ненормальними результатами обстеження або які мають хронічні гормональні розлади, повинні бути додатково консультовані ендокринологом.
Таблиця ІІ. Рекомендації з приводу мікробіологічного та гормонального тестування
1. Рутинне мікробіологічне тестування не рекомендується при оцінці та лікуванні пацієнтів з акне.
2. Пацієнтам з акнеподібними ураженнями шкіри, що можуть свідчити про грамнегативні фолікуліти, рекомендовано мікробіологічне тестування.
3. Рутинна ендокринологічна оцінка не рекомендується для більшості пацієнтів з акне.
4. Лабораторна оцінка рівня гормонів рекомендується для пацієнтів, які мають акне і додаткові симптоми гіперандрогенії.
6. Топічна терапія
Вибір терапії залежить від віку пацієнта, ділянки ураження, ступеня і важкості захворювання, а також побажань пацієнта. Місцева терапія може застосовуватись в якості монотерапії, в комбінації з іншими місцевими засобами або в комбінації з пероральними препаратами.
Засоби, що використовуються в якості місцевої терапії включають: бензоїлпероксид (БП), саліцилову кислоту, антибіотики, ретиноїди, азелаїнову кислоту та дапсон. Хоча у більшості лікарів є власні схеми лікування, які вони вважають корисними, але лікарські засоби, що розглядаються тут, обмежені тими, які схвалені Управлінням за контролем якості харчових продуктів і лікарських засобів США (FDA) і для яких була опублікована рецензована література.
Бензоїлпероксид (БП) – антибактеріальний засіб, який елімінує P. acnes за рахунок вивільнення вільних кисневих радикалів і володіє легкою комедолітичною активністю. Не повідомлялось про факти резистентності до цього засобу, і додавання БП до антибіотикотерапії (системної або топічної) покращує результати лікування і знижує розвиток резистентності до останніх. БП випускається у вигляді засобів для місцевого застосування: кремів або гелів з концентрацією діючої речовини від 2,5% до 10%. Терапія БП може обмежуватись локальним подразненням, що залежить від концентрації; забарвленням або знебарвленням шкіри, а також контактною алергією. Більш низькі концентрації препарату (наприклад, 2,5-5%) на водній основі і косметичні засоби для вмивання можуть краще переноситься пацієнтами з чутливою шкірою. Результати лікування можна відзначити вже через 5 днів застосування.
Топічні антибіотики здатні накопичуватися в фолікулі і, як вважають, діють через протизапальні та антибактеріальні ефекти. Ці засоби найкраще використовувати в комбінації з БП, який збільшує їх ефективність і зменшує ризик розвитку стійких бактеріальних штамів. Монотерапія місцевими антибіотиками при лікуванні вугрів не рекомендується через розвиток резистентності до останніх. Топічний кліндаміцин 1% у вигляді розчину або гелю на даний час є найкращим місцевим антибіотиком для лікування акне. Топічний еритроміцин 2% доступний у вигляді крему, гелю або лосьйону, але володіє меншою ефективністю в порівнянні з кліндаміцином у зв’язку з вищим рівнем резистентності.
Топічні ретиноїди – похідні вітаміну А, які є ядром місцевої терапії акне, оскільки володіють вираженою комедолітичною і протизапальною активністю. На даний момент на ринку доступні наступні топічні ретиноїди: третиноїн (0,025-0,1% кремі або гель), адапален (0,1%, 0,3% крему або 0,1% лосьйон) і тазаротен (0,05%, 0,1% крем, гель або піна). Кожен ретиноїд зв'язується з різними рецепторами ретиноєвої кислоти: третиноїн з альфа, бета і гамма, тазаротен і адапален з бета і гамма. Ці засоби посилюють будь-яку місцеву терапію; ретиноїди ідеальні при використанні в комбінації з іншими засобами, для всіх варіантів акне, особливо з переважанням комедонів.
Використання ретиноїдів може бути обмежене побічними ефектами, що включають сухість, лущення, еритему і локальне подразнення, які можуть бути зменшені меншою частотою застосування. Деякі дженерики третиноїну не є фотостабільними і повинні застосовуватися ввечері. Третиноїн також може бути окислений та інактивований спільним застосуванням з БП; рекомендується використовувати ці два засоби в різний час доби. Адапален і тазаротен подібних обмежень не мають. Топічні ретиноїди підвищують світлочутливість, тому одночасне застосування сонцезахисного крему може використовуватися для зниження ризику сонячних опіків. Третиноїн і адапален відносяться до категорії лікарських засобів С, в той час як тазаротен відноситься до категорії X і протипоказаний при вагітності.
Фіксована комбінація БП 2,5% та адапалену 1% у вигляді гелю схвалена для пацієнтів у віці від 9 років. Всі інші ретиноїди схвалені FDA для пацієнтів від 12 років.
Азелаїнова кислота 20% ефективна як комедолітичний засіб з антибактеріальною і протизапальною дією. Азелаїнова кислота має категорію В при вагітності.
Дапсон 5% гель застосовується два рази на добу, у клінічних випробуваннях продемонстрував незначну ефективність, в першу чергу, в зменшенні запалення. Поєднання з місцевими ретиноїдами може бути корисно у випадку вираженого комедонального акне.
Топічний дапсон може бути окислений при спільному застосуванні з БП, викликаючи оранжево-коричневе забарвлення, яке можна почистити або змити. При вагітності – категорія С, оцінка активності глюкозо-6-фосфатдегідрогенази не потрібна перед початком місцевого застосування.
Саліцилова кислота – комедолітичний засіб, який відпускається в без рецептурному порядку з концентрацією діючої речовини від 0,5% до 2% для терапії акне. Клінічні випробування, що демонструють ефективність саліцилової кислоти при акне, обмежені.
Хоча сіра і резорцин використовувалися багато років в лікуванні акне, докази з рецензованої літератури, яка підтверджує їх ефективність відсутні.
Хлорид алюмінію має антибактеріальну активність і, отже, був досліджений в лікування акне. З 2 рецензованих досліджень в одному виявлена ефективність, в іншому визнаний неефективним.
Таблиця ІІІ. Рекомендації з приводу топічної терапії
1. Комбінована терапія повинна використовуватися у більшості пацієнтів з акне.
2. Бензоілпероксид або комбінації БП з еритроміцином чи кліндаміцином є ефективними засобами в лікуванні легкого акне; та в поєднанні з місцевими ретиноїдами або системними антибіотиками при акне помірного та важкого ступеня.
3. БП ефективний в профілактиці бактеріальної резистентності та рекомендується для пацієнтів, яким призначено топічну або системну терапію антибіотиками.
4. Топічні антибіотики є ефективними засобами лікування акне, але не рекомендуються в якості монотерапії через ризик розвитку бактеріальної резистентності.
5. Топічні ретиноїди рекомендуються в якості монотерапії при вугровій хворобі (особливо комедональній формі) або в поєднанні з топічними або системними протимікробними препаратами у пацієнтів зі змішаними або переважно запальними ураженнями.
6. Адапален, третиноїн і БП безпечні в лікуванні акне у дітей.
7. Азелаїнова кислота – допоміжний засіб в терапії акне і рекомендується при лікуванні постзапальної диспігментаціі.
8. Топічний 5% гель дапсону рекомендується при запальних акне, особливо у дорослих жінок.
9. Відсутні переконливі дані щодо ефективності сіри, нікотинаміду, резорцину, хлориду алюмінію і цинку в лікуванні акне.
7. Системні антибіотики
Системні антибіотики були основою лікування акне протягом багатьох років. Вони показані для використання при помірних та важких запальних ураженнях і повинні використовуватися в поєднанні з топічними ретиноїдами і БП. Доведеною ефективністю володіють тетрациклін, доксициклін, міноциклін, триметоприм/сульфаметоксазол (TMP/SMX), триметоприм, еритроміцин, азитроміцин, амоксицилін та цефалексин.
Тетрацикліни вважаються першою лінією в терапії помірного або важкого акне, за винятком випадків, коли наявні протипокази (вагітність, вік до 8 років або алергія). Тетрацикліни пригнічують синтез білка шляхом зв'язування з 30S субодиницею бактеріальної рибосоми. Цей клас антибіотиків також володіє помітною протизапальною дією за рахунок пригнічення хемотаксису і активності металопротеїназ. Попередні рекомендації надавали перевагу міноцикліну над доксицикліном, проте, нещодавній огляд клінічних досліджень продемонстрував, що міноциклін ефективний, але не перевершує інші антибактеріальні засоби. Доксициклін ефективний в діапазоні доз від 1,7 до 2,4 мг/кг, але навіть в дозі 40 мг/добу також показав ефективність у пацієнтів з помірним акне.
Еритроміцин і азитроміцин також використовуються при лікуванні акне. Механізм дії полягає в зв'язуванні 50S субодиниці бактеріальної рибосоми. Макроліди володіють протизапальними властивостями, механізми якого недостатньо вивчені. Рандомізоване контрольоване дослідження, що порівнювало терапію азитроміцином над доксицикліном, продемонструвало перевагу останнього.
TMP/SMX і триметоприм також застосовуються для лікування вугрової хвороби. Сульфаметоксазол – бактеріостатик, що блокує бактеріальний синтез фолієвої кислоти, триметоприм є аналогом фолієвої кислоти, який пригнічує дигідрофолатредуктазу. Одне невелике подвійне сліпе дослідження показало, що TMP/SMX так само ефективний, як і окситетрациклін.
Хоча дані в підтримку їх використання обмежені, пеніциліни і цефалоспорини іноді використовуються при лікуванні акне і можуть використовуватися в якості альтернативного лікування. Зокрема, ці препарати доречні у випадку алергії на інші класи антибіотиків або при вагітності. Невеликий ретроспективний огляд застосування цефалексину показав деяке клінічне поліпшення у пацієнтів з акне.
Побічні афекти тетрациклінів варіюють в межах представників класу. Доксициклін є більш фотосенсибілізуючим, ніж міноциклін, також доксициклін частіше викликає з шлунково-кишкові розлади. Міноциклін пов'язаний з шумом у вухах, запамороченням і пігментними відкладеннями в шкірі, слизових оболонках і на зубах.
Побічні реакції TMP/SMX включають шлунково-кишкові розлади, світлочутливість і шкірні реакції в т.ч. синдром Стівенса-Джонсона і токсичний епідермальний некроліз, що частіше зустрічаються у пацієнтів з ВІЛ. Важким ускладненням також є розлади кровотворення: нейтропенія, агранулоцитоз, апластична анемія і тромбоцитопенія.
Макроліди – клас антибіотиків, які найбільш часто викликають шлунково-кишкові розлади. Еритроміцин пов'язаний з більшою частотою виникнення діареї, нудоти і дискомфорту в черевній порожнині, ніж азитроміцин. Макроліди здатні подовжувати інтервал QT, що має враховуватися при одночасному застосуванні з іншими лікарськими засобами або вродженими синдромами подовженого QT.
Монотерапія пероральними антибіотиками не рекомендується. Топічні засоби лікування можуть забезпечити постійну ефективність впродовж місяців після припинення системного застосування антибіотиків.
Таблиця ІV. Рекомендації з приводу системної антибіотикотерапії
1. Системні антибіотики рекомендуються при лікуванні акне помірного та важкого ступеня, а також при запальних формах, стійких до місцевого лікування.
2. Хоча пероральні макроліди ефективні в лікуванні акне, їх застосування повинно бути обмежене лише тими, хто має протипокази до тетрациклінів (вагітні або діти до 8 років).
3. Використання перорального еритроміцину має бути обмежене через підвищений ризик розвитку бактеріальної стійкості.
4. Використання системних антибіотиків, крім тетрациклінів і макролідів, не рекомендується, оскільки є обмежені дані щодо їх ефективності.
5. Системне використання антибіотиків повинно бути обмежено якомога коротшим терміном. Рекомендовано повторно оцінити стан пацієнта через 3-4 місяці, щоб мінімізувати розвиток резистентності.
6. Монотерапія системними антибіотиками не рекомендується.
7. Супутня топічна терапія БП або ретиноїдами повинна використовуватися під час системної антибіотикотерапії.
8. Після завершення пероральної антибіотикотерапії рекомендована топічна терапія БП або ретиноїдами для підтримуючого лікування.
8. Гормональні засоби
Комбіновані оральні контрацептиви (КОКи) були вперше схвалені FDA для контрацепції в США в 1960 році. Вони запобігають овуляції та вагітності за рахунок пригнічення гонадотропін-рилізинг-гормону і, як наслідок, вивільненню фолікулостимулюючого і лютеїнізуючого гормонів. Ці гормони необхідні для дозрівання фолікулів і розвитку овуляції.
Стратегія терапії КОКів розвивається з 1960 року, і на сьогодні доза етинілестрадіолу поступово зменшилась з 150 мкг до 10-20 мкг. В якості гестагенів використовуються прогестини першого покоління – естрани (норетіндрон і етінодіолу диацетат); другого покоління – гонани (левоноргестрел і норгестимат); третього покоління (дезогестрел і гестоден). Прогестини першого, другого і третього покоління отримані з тестостерону і мають андрогенний потенціал. Прогестин четвертого покоління – дроспіренон синтезується не як похідний тестостерону і володіє анти андрогенними ефектами. В той час як прогестини розрізняються за своїм андрогенними властивостями, дані свідчать про те, що в поєднанні з етинілестрадіолом, сумарний ефект всіх КОКів є антиандрогенний.
Механізм дії КОКів в лікуванні акне полягає в їх антиандрогенних властивостях. Ці засоби зменшують синтез андрогенів на рівні яєчників, а також збільшують рівень статевого гормон-зв’язуючого глобуліну, який зв'язує циркулюючий тестостерон і перешкоджає активації рецепторів андрогенів. Крім того, КОКи знижують активність 5-альфа-редуктази.
Численні рандомізовані контрольовані клінічні дослідження оцінювали ефективність КОКів в лікуванні акне. З цих досліджень очевидно, що КОКи зменшують кількість запальних і комедональних уражень шкіри. Нещодавнє дослідження оцінювало ефективність дроспіренону 3 мг/етинілестрадіолу 20 мкг в лікуванні помірного акне. В дослідженні КОКи продемонстрували значне зниження запальних і незапальних уражень шкіри в порівнянні з плацебо.
Використання КОКів пов'язано з визначеними серцево-судинними ризиками. Венозні тромбоемболічні ускладнення (ВТЕ) традиційно залишаються в центрі дебатів щодо безпечності КОКів. Більш високі дози етинілестрадіолу пов'язані з підвищеним ризиком ВТЕ. Тим не менш, в останні роки деякі прогестини також виявилися в числі факторів ризику ВТЕ. Нещодавній Кокранівський метааналіз присвячений оральним контрацептивам і венозному тромбозу встановив, що будь-яке використання КОКів збільшує ризик ВТЕ в порівнянні з плацебо. Важливо відзначити, що базовий ризик ВТЕ в невагітних жінок, що не використовують КОКи складає від 1 до 5 випадків на 10’000 жінко-років. При застосуванні КОКів ризик ВТЕ зростає від 3 до 9 випадків на 10’000 жінко-років. Вагітні жінки мають ризик ВТЕ від 5 до 20 випадків на 10’000 жінок-років, і жінки протягом 12 тижнів після пологів мають ризик ВТЕ від 40 до 65 на 10’000 жінок-років. Ризик інфаркту міокарда (ІМ) також підвищений при застосуванні КОКів. Цей ризик сильно пов'язаний з палінням цигарок та іншими факторами ризику, такими як, цукровий діабет і гіпертензія. ВООЗ повідомляє, що КОКи не пов'язані з підвищеним ризиком інфаркту міокарду у здорових, нормотензивних жінок, що не палять та не мають цукрового діабету, незалежно від їхнього віку.
Використання КОКів може бути пов'язано з підвищеним ризиком раку молочної залози у деяких жінок. Великий метааналіз, що включає дані 53’297 жінок з раком молочної залози і 100’239 випадків контролю, продемонстрував підвищений ризик раку молочної залози при застосуванні КОКів. Підвищений ризик зникає лише через 10 років після припинення прийому КОКів. Ризик не корелює з тривалістю використання КОКів чи сімейним анамнезом раку молочної залози. Підвищений ризик раку молочної залози є найбільшим у жінок у віці до 34 років, коли загальна захворюваність на рак молочної залози знаходиться на найнижчому рівні.
Ризик раку шийки матки може бути збільшений у жінок, які використовують КОКи. Аналіз 24 обсерваційних досліджень продемонстрвував, що ризик розвитку раку шийки матки зростає зі збільшенням тривалості застосування КОКів; ризик знижується після припинення прийому КОК. Інший систематичний огляд не виявив значного збільшення ризику раку шийки матки серед постійних користувачів КОКів.
Існує занепокоєння щодо використання КОКів в підлітковому віці через несприятливий ефект етинілестрадіолу на розвиток кісток. Застосування низьких доз естрогенів в ранньому підлітковому віці може зменшити накопичення кісткової маси. Остеопенія при використанні КПК не була виявлена. Однак остаточні висновки ще належить зробити. Загалом, використання КОКів при акне слід уникати протягом 2 років після першої менструації або у пацієнтів, яким <14 років.
Загалом, КОКи можуть бути включені до комплексного лікування акне. Жінки, які потребують контрацепції або мають менорагії можуть почати прийом КОКів на початку лікування акне. У інших жінок КОКи можуть бути додані до існуючого лікування у випадку неефективності попередньої терапії. КОКи можуть бути використані в комбінації з іншими пероральними засобами, включаючи тетрацикліни і спіронолактон. Існує занепокоєння щодо зменшення ефективності контрацепції при одночасному прийомі пероральних антибіотиків і КОКів. Але лише ріфампіцин і гризеофульвін є єдиними протимікробними засобами, які зменшують ефективність КОКів; тетрацикліни не зменшують ефективність КОКів.
Жінкам, які отримують КОКи з приводу акне слід пояснити, що покращення може не настати протягом перших місяців лікування. Тому, комбінації КОКів з іншими препаратами на початку лікування рекомендуються.
Мазок по Папаніколау більше не вважається обов'язковим обстеженням перед початком використання КОКів. Хоча цей скринінговий метод може надати цінну діагностичну інформацію, він не відсіює жінок, яким протипоказаний прийом КОКів.
9. Спіронолактон
Використання спіронолактону в якості антиандрогену не схвалене FDA для лікування акне. З огляду на невелику кількість і розмір наявних досліджень, нещодавній Кокрейнівський огляд дійшов до висновку, що недостатньо даних для того, щоб рекомендувати спіронолактон в лікуванні акне. Незважаючи на відсутність опублікованих даних, але спираючись на наявні докази і досвід, робоча група підтримує використання спіронолактону в лікуванні акне в окремих жінок.
Таблиця V. Рекомендації з приводу гормональної терапії
1. Естрогенвмісні КОКи ефективні і рекомендуються при лікуванні запальних вугрів у жінок.
2. Спіронолактон може бути корисний при лікуванні акне в деяких жінок.
3. Тимчасова пероральна терапія кортикостероїдами може розглядатися в деяких пацієнтів з важкими запальними ураженнями на початку лікування.
4. У пацієнтів з доведеним гіперандрогенізмом наднирникового походження рекомендуються низькі дози пероральних кортикостероїдів.
10. Ізотретиноїн
Пероральний ізотретиноїн, ізомер ретиноєвої кислоти, використовується в США протягом 30 років і схвалений FDA для лікування важкого акне. Його використання є доведено успішним для більшості пацієнтів з важким перебігом вугрової хвороби. Ізотретиноїн зменшує продукцію шкірного сала, появу нових елементів висипу і рубцювання, поряд із редукцією симптомів тривоги і депрессіі. Загалом, покази до застосування ізотретиноїну включають:
• важкий перебіг вугрової хвороби;
• резистентне до лікування помірне акне;
• акне, що швидко рецидивує після припинення пероральної антибіотикотерапії;
• значний психосоціальний стрес;
• поява рубців зі значним косметичним дефектом.
При застосуванні у випадку важкого акне ізотретиноїн призначається в початковій дозі 0,5 мг/кг/добу впродовж першого місяця, при гарній переносимості можливе збільшення дози до 1,0 мг/кг/добу. Пацієнти, які отримували ізотретиноїн з розрахунку 1,0 мг/кг/добу мали значно нижчу частоту рецидивів і меншу частоту повторного лікування, ніж ті, які отримували 0,5 мг/кг/добу. Аналогічно, нижча частота рецидивів спостерігалася у тих, хто отримав сумарну дозу впродовж всього курсу лікування від 120 мг/кг до 150 мг/кг у порівнянні з тими, хто отримав менше 120 мг/кг.
Таким чином, у пацієнтів з важким акне, робоча група рекомендує початок прийому ізотретиноїну з дози 0,5 мг/кг/добу, у випадку гарної переносимості збільшити дозу до 1 мг/кг/добу після першого місяця застосування та довести сумарну дозу від 120 до 150 мг/кг за весь курс лікування.
Лікування ізотретиноїном вивчалося в пацієнтів зі резистентними до лікування або швидко рецидивуючим помірним акне. У цій популяції пацієнтів, кілька досліджень продемонстрували, що низькі дози ізотретиноїну (0,25-0,4 мг/кг/добу) так само ефективні як і звичайні (0,5-1,0 мг/кг/добу). Крім того, схеми з низькими дозами пов'язані з меншою кількістю побічних ефектів, що призводить до кращої переносимості лікування.
Побічні ефекти, пов'язані з прийомом ізотретиноїну включають шлунково-кишкові розлади та очні симптоми, що імітують симптоми гіпервітамінозу А. Ці побічні ефекти є тимчасовими і зникають після припинення лікування.
Час від часу повідомлялося про зміни настрою, в тому числі депресію та спроби самогубства у пацієнтів, що приймають ізотретиноїн. Але численні дослідження не показали жодних ознак депресії на фоні прийому ізотретиноїну. Навпаки, більшість досліджень продемонстрували, що ізотретиноїн покращує або не має негативного впливу на настрій, пам'ять або увагу. Однак, з огляду на поширеність депресії, тривоги та суїцидальних намірів серед підлітків з важким акне, яким може бути показаний ізотретиноїн, лікарі повинні стежити за потенційно небезпечними симптомами і приймати відповідні рішення.
Демінералізація кісток і передчасне закриття епіфізарних зон росту спостерігається при тривалому пероральному прийомі ретиноїдів, але в жодному дослідженні не було виявлено, що пацієнти, які знаходяться на короткостроковій терапії ізотретиноїном мають подібні ризики.
Сироватковий холестерин і тригліцериди, а також трансамінази можуть зростати в деяких пацієнтів, які отримують пероральний ізотретиноїн. Але відсутні докази негативного впливу на серцево-судинний ризик від короткочасного підвищення рівня ліпідів. Рекомендований рутинний моніторинг ліпідного профілю і функції печінки у пацієнтів, які приймають ізотретиноїн. Рутинне виконання загального аналізу крові не має переконливих доказів в скринінгу побічних ефектів ізотретиноїну.
Таблиця VI. Рекомендації з приводу прийому ізотретиноїну
1. Пероральний ізотретиноїн рекомендований для лікування важких вузлових форм акне.
2. Пероральний ізотретиноїн показаний для лікування помірного акне, стійкого до лікування, або у випадку появи рубців чи психосоціальних розладів.
3. Рекомендується оцінка рівня трансаміназ та ліпідів на початку лікування та ще раз до встановлення відповіді на лікування.
4. Регулярний моніторинг загального аналізу крові не рекомендується.
5. Рекомендовано оцінювати пацієнтів на наявність ознак запального захворювання кишечнику і депресивних симптомів та інформувати пацієнтів про потенційні ризики при прийомі ізотретиноїну.
11. Фізичні методи лікування
Існують дослідження, які демонструють, що хімічний пілінг може бути корисним в лікуванні акне. Хімічні пілінги з гліколевою і саліциловою кислотами можуть розглядатися для незапальних (комедональних) уражень шкіри. Однак, необхідно щонайменше декілька процедур для отримання клінічного ефекту, а результати такої терапії не є довготривалими. На думку робочої групи, хімічні пілінги можуть бути помірно ефективним у деяких пацієнтів. Деякі лазерні і світлові процедури можуть бути корисні при акне, але необхідні додаткові дослідження.
Інтралесіональні ін'єкції тріамцинолону ацетоніду широко використовується для терепаії великих вузликових уражень шкіри у пацієнтів з акне. Зменшення концентрації і об'єму ін’єкції ефективне для попередження місцевої атрофії та системної абсорбції стероїдів.
Таблиця VІI. Рекомендації з приводу фізичним методів лікування
1. Існують обмежені дані для того, щоб рекомендувати використання фізичні методи для рутинного лікування акне, включаючи імпульсні лазери на барвниках та пілінги з гліколевою та саліциловою кислотами.
2. Інтралесіональні ін’єкції кортикостероїдів ефективні в лікуванні окремих форм акне.
Таблиця VІІI. Рекомендації з приводу альтернативної медицини
1. Фітопрепарати і альтернативні методи лікування використовуються для лікування акне. Хоча більшість з цих засобів гарно переносяться, існують обмежені дані щодо їх безпечності та ефективності, щоб рекомендувати їх використання.
Таблиця VI. Рекомендації з приводу дієти
1. З огляду на сучасні дані, жодні дієтичні зміни не рекомендуються в лікуванні акне.
2. Обмежені дані свідчать про те, що деякі молочні продукти, особливо знежирене молоко, та дієта з високим глікемічним індексом можуть бути пов’язані з розвитком акне.