#PRO_NEUROLOGY #PRO_MUST_KNOW #PRO_GUIDELINE #PRO_RECOMMENDATION
NCBI – 2019
Центральне запаморочення: загальні положення
Вступ. Анатомія центральних вестибулярних шляхів
Сигнал від вестибулярного лабіринту передається вестибулярним нервом восьмої пари ЧМН (черепно-мозкових нервів) до іпсилатерального (з тієї ж сторони) вестибулярного ядра, групи підкіркових структур, розміщеної на бічній стороні верхнього відділу мозку. Вестибулярний нерв має 2 гілки. Верхній відділ передає сигнали з верхнього та горизонтального напівколових каналів та маточки. Нижній відділ передає сигнали із заднього каналу та мішечка.
Безліч складних зв’язків вестибулярних ядер із шляхами, що йдуть від стовбура мозку до вторинних вестибулярних нейронів, добре вивчені та можуть бути поділені на висхідні (до окорухових ядер, що відповідають за вестибуло-окулярний рефлекс) та низхідні вестибулоспінальні шляхи, які передають інформацію про рух безпосередньо до м'язів кінцівок, отримуючи інформацію переважно з мішечка.
Сигнали також надсилаються до мозочка та декількох часток, що мають специфічний вплив на сигнал від вестибулярного апарату. Шляхи від вестибулярних та інших ядер стовбура мозку йдуть безпосередньо до мозочка, а також передається інформація від зорових центрів та окорухових ядер. Таким чином, мозочок передає інформацію, необхідну для модифікації та пристосування до вестибулярних сигналів. У свою чергу, нейрони мозочка посилають імпульси вниз, щоб активувати нейрони у іпсилатеральних вестибулярних ядрах та інших частинах мозочка.
Здатність пристосовуватися до обертального вестибулоокулярного рефлексу і стабілізувати погляд – це дві основних функції клаптика мозочка, тоді як, пов’язаний з ним вузлик впливає як на звикання, так і на зменшення прояву вестибулоокулярного рефлексу. Зокрема, здатність пацієнта до відновлення після випадіння функції з одного боку периферичної частини вестибулярного аналізатора відбувається завдяки непошкодженому клаптику, а також нижньому оливковому ядру стовбура мозку, з якого він отримує сигнали про помилки. Не зрозуміло, чи допомагає мозочок ще якось компенсувати втрату вестибулярної функції, окрім компенсаторних рухів очей.
Вестибулярні шляхи стовбура мозку
Горизонтальний вестибулоокулярний рефлекс.
У другому нейроні (всього три) вестибулоокулярного рефлексу первинний сигнал і посилений сигнал від мозочка надходять на відповідні окорухові ядра стовбура мозку відвідного (VI пара ЧМН), блокового (IV) і окорухового (III) нервів, що іннервують м'язи ока, для забезпечення однакової та протилежної реакції на рух голови.
Наприклад, активація лівого бічного каналу подає сигнал, який проходить до контралатерального (правого) ядра відвідного нерва, розміщеного в мості. Від нього імпульс по правому відвідному нерву проходить до правого латерального прямого м'яза; інший – через вставний нейрон по середній лінії вгору по контралатеральному медіальному поздовжньому пучку до ядра окорухового нерва у середньому мозку, звідки прямує до лівого медіального прямого м'яза. Існує також окремий прямий шлях до медіального прямого м'яза від вестибулярного ядра (шлях Дейтерса).
Вертикальний вестибулоокулярний рефлекс.
Імпульси від передніх каналів йдуть по контрлатеральному поздовжньому пучку до ядра окорухового нерва, що іннервує м'язи орбіти. Деякі імпульси з передніх каналів також проходять через вентральний тегментарний тракт. Шляхи від задніх каналів перехрещуються та піднімаються до ядер відвідного та окорухового нервів.
Від отолітових апаратів імпульс йде до ядер окорухового та відвідного нервів, які іннервують м'язи ока.
Клінічні розлади центрального відділу вестибулярного аналізатора
Ністагм, що виникає внаслідок пошкодження центрального відділу вестибулярного аналізатора, відрізняється від однонаправленого ністагму при гострому однобічному периферичному вестибулярному синдромі, наприклад, при вестибулярному нейроніті.
Розлади по центральному типу часто проявляються за допомогою позиційного спонтанного ністагму (висхідний, низхідний, ротаторний, маятникоподібний). Порушення функції клаптика пов'язане з низхідним ністагмом. Інші ознаки центрального ураження включають ністагм при погляді (недостатня фіксація погляду, що залежить від цілісності медіального вестибулярного ядра та клаптика мозочка), вертикальної косоокості, паралічу ЧМН та погляду, а також геміпарезу чи гемігіпоестезії, від пошкодження низхідних та висхідних шляхів стовбура мозку.
Мозочкові розлади
Спадкові атаксії. Крім загальних проявів атаксії, у багатьох із цих порушень є низка аномальних рухових та неврологічних розладів, але лише деякі з них супроводжуються ністагмом. Існує ряд «спиноцереблярних атаксій (СЦА)». Крім сакадичних рухів, паралічу погляду, можна виділити ністагм при погляді (епізодична атаксія, атаксія-телеангіектазія), низхідний ністагм (епізодична атаксія) та періодичне чергування ністагму (атаксія).
Мальформація Кіарі – вроджена аномалія заднього мозку, яка варіюється від легкої (тип I – мозочкові мигдалини розміщені низько в ділянці foramen magnum (великого потиличного отвору), з легким опущенням довгастого мозку) до більш вираженого (тип II – нижня частина черв'яка та четвертий шлуночок розміщуються нижче foramen magnum, нижній відділ стовбура головного мозку та верхній відділ спинного мозку стоншені, часто виникає поперекове менінгомієлоцеле).
Хоча тип II діагностується в дитячому віці, багато синдромів типу I вперше проявляються в зрілому віці, в деяких випадках можуть виявлятись випадково після МРТ. Характерною клінічною ознакою синдрому Кіарі є первинний позиційний низхідний ністагм, який, як правило, більший за амплітудою при погляді вбік в обидві сторони, що вказує на дисфунцію клаптика.
Статична та динамічна атаксії часто зустрічаються, в той час як ністагм та інші порушення руху очей бувають рідше. Випадки помірного типу I не потребують лікування, але у випадку типу II з компресією нижнього відділу стовбура мозку та мозочка може бути виконана задня субокципітальна краніотомія з метою декомпресії.
Вогнищеві ураження судин
Крововилив чи інфаркт у мозочок можуть призвести до запаморочення, атаксії та незвичних рухів очей. Мозочок кровопостачають три гілки базилярної артерії. Найбільш ростральна верхня церебральна артерія постачає дорсальну поверхню черв'яка, медіальну півкулю мозочка та верхню мозочкову ніжку. Її оклюзія викликає запаморочення, порушення координації та статичну й динамічну атаксію. Сакадичні рухи можуть бути направленими в протилежний бік від інфаркту, вниз та вертикально.
Передня нижня мозкова артерія кровопостачає нижню бічну частину мозочка (включаючи частини клаптика), бічну частину стовбура мозку (включаючи частину вестибулярних ядер), а її лабіринтна гілка кровопостачає внутрішнє вухо. Її оклюзія спричинює запаморочення та іпсилатеральну дисметрію кінцівок, а також може призвести до глухоти.
Оклюзія артерії може імітувати інші причини периферичної кохлео-вестибулярної гіпофункції. Окорухові ознаки можуть включати в себе іпсилатеральні порушення при раптових поворотах голови, вестибулярний ністагм, ністагм у напрямку в бік ураження і порушення плавних рухів при слідкуванні за предметом. Найбільш віддалена гілка, задня нижня мозочкова артерія постачає вузлик, язичок, нижню мозочкову ніжку та бічну частину довгастого мозку.
Сукупність наступних ознак була охарактеризована як синдром Валленберга: змішаний горизонтально-торсійний ністагм, направлений в протилежний бік від ураження, порушення плавних рухів очей у напрямку від ураження, саккади у бік ураження, а також безліч ознак пошкодження шляхів у бічній частині довгастого мозку - синдром Горнера, іпсилатеральна гіпестезія обличчя, контралатеральна гіпестезія тіла, слабкість м’язів піднебіння, дизартрія та гикавка.
Фокальні ураження тканин
До первинних пухлин належать медулобластома, шваноми або епендимоми, що виникають зі стінки четвертого шлуночка. Метастази можуть локалізуватись у будь-якій ділянці мозочка. Гострий мозочковий крововилив або гострий інфаркт з набряком тканин можуть швидко підвищити тиск на стовбур головного мозку, викликаючи обструктивну гідроцефалію (порушення прохідності сильвієвого водопроводу або четвертого шлуночка) або пряму компресію стовбура мозку, що призводить до порушення свідомості. Це – невідкладний стан, який можна усунути лише за допомогою своєчасного нейрохірургічного втручання для відновлення відтоку ліквору з бічного шлуночка за допомогою зовнішнього шунта та декомпресії задньої черепної ямки з краніотомією та очищенням тканин.
Запальні захворювання
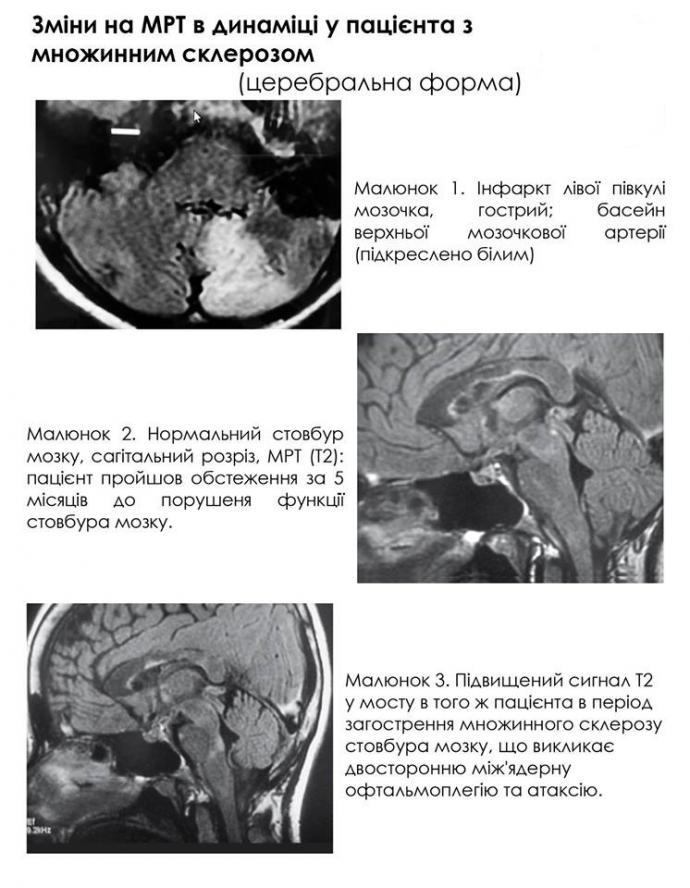
При розсіяному склерозі функція мозочка порушується внаслідок його пошкодження демієлінізуючими бляшками в ділянці ніжок. Енцефаліт, включаючи гострий розсіяний енцефаломієліт, може вражати мозочкові шляхи та стовбур мозку. Атаксія та осцилопсія (відчуття руху навколишнього середовища) можуть бути наслідком опсоклонуса (сумісні швидкі нерегулярні, нерівномірні по амплітуді рухи очних яблук переважно в горизонтальній площині, найбільш виражені на початку фіксації погляду).
Комбіновані розлади вестибулярного аналізатора (центральні/периферичні)
Вище описаний синдром поєднує вестибулоцеребелярні ознаки з двосторонньою периферичною вестибулопатією. Категорія таких пацієнтів також має сенсо-моторну полінейропатію, що призводить до мозочкової атрофії, нейропатії, вестибулярної арефлексії. У багатьох випадках перебіг дегенеративного розладу повільний. Є дані, що вказують на виникнення опсоклонуса внаслідок гангліопатії. Пацієнти страждають на первинну вестибулярну недостатність у поєднанні з дисфункцією центральних структур.
Токсичність
Зловживання алкоголем – одна з найпоширеніших форм токсичного впливу на мозок. Кумулятивний прийом алкоголю всередину призводить до втрати клітин та атрофії мозочка із симетричним порушенням функцій. Міцний зв'язок алкоголізму з дефіцитом тіаміну сприяє виникненню синдрому Верніке.
Паранеопластичний синдром
Різні види раку можуть спричинити віддалений вплив на мозочок, викликаючи атаксію, запаморочення, осцилопсію, диплопію та дизартрію. Ністагм може бути низхідним і поєднуватись із саккадичними рухами.
Довгастий мозок
Окрім латерального медулярного синдрому (Валленберга), ураження інших структур довгастого мозку може призвести до класичного неврологічного синдрому. Інфаркт в ділянці шляху, що з'єднує зубчасте ядро мозочка та контралатеральне нижнє оливкове ядро ("центральний тегментарний тракт"), може викликати синдром "окорухового міоклонуса", який насправді складається з ритмічного вертикального маятникового тремору очей та піднебіння, а іноді й інших сусідніх груп м’язів обличчя, шиї, глотки, гортані, язика, діафрагми та Євстахієвої труби. Ураження нижньої оливи також може бути причиною синдрому закачування (постійне відчуття руху після перебування в транспорті (човен, машина, літак).
Міст
Пошкодження можуть спричиняти різні форми паралічу погляду, параліч відвідного, лицевого нервів або гіпестезію обличчя. Специфічним синдромом ураження медіального поздовжнього пучка є між’ядерна офтальмоплегія, найбільш відома тим, що викликає іпсилатеральний парез привідного нерва і моноокулярний ністагм назовні. Крім того, можна спостерігати косоокість, що вважається наслідком одностороннього пошкодження висхідного отолітового та вертикального вестибулярного шляху. При двосторонній між’ядерній офтальмоплегії порушення утворення вестибулоокулярного рефлексу може сприяти запамороченню та атаксії.
Середній мозок
Шляхи від вестибулярного апарату проходять через середній мозок і перехрещуються перед досяганням ядер 3-го та 4-го пари ЧМН. Пошкодження задньої комісури може спричинити порушення всіх рухів вгору, включаючи висхідний вестибулоокулярний рефлекс. Рухи вниз можуть бути збережені. Захворювання середнього мозку, яке спочатку вражає клітинні групи, такі як прогресуючий над’ядерний параліч, спочатку може не вражати вертикальний вестибулоокулярний рефлекс, навіть при появі саккад у вертикальному напрямку.
Врешті-решт порушуються всі вертикальні рухи очей, оскільки пошкоджені структури, що відповідають за їх утворення. Одностороннє ураження розташованого поблизу інтерстиціального ядра Каяла (рострального інтерстиційного ядра) може спричинити інверсію іпсилатерального ока, ексторзію контралатерального ока та контралатеральний нахил голови.
Лікування центрального запаморочення
Лікування різних форм центрального ністагму відбувається за допомогою медичних, хірургічних та оптичних методів. Останні 2 виходять за межі цього розділу, тому ми коротко підсумуємо фармакологічне лікування ністагму. Лікування має на меті зменшити амплітуду та швидкість рухів ністагму або взагалі усунути ністагм. Найбільш ефективним є препарат баклофен (5–10 мг тричі на день) для періодичного ністагму; новітня альтернатива - мемантин 5-10 мг 4 рази на день.
Більш новий препарат – антагоніст калієвих каналів 4-амінопіридин спочатку призначався для підвищення витривалості пацієнтам із розсіяним склерозом. Були описані позитивні результати при лікуванні висхідного та низхідного ністагму. Менша ефективність спостерігається при емпіричному застосуванні габапентину та клоназепаму. Епізодична атаксія типу ІІ є результатом спадкової мутації гена кальцієвих каналів, що успадковується за аутосомно-домінантним типом, та викликає тривалі атаксії, спричинені фізичним навантаженням. Між нападами у багатьох пацієнтів спостерігається низхідний ністагм. Деякі пацієнти отримують позитивний ефект від ацетазоламіду, тоді як 4-амінопіридин також має певну ефективність.