РОЛЬ ПАРАТГОРМОНУ В ОРГАНІЗМІ ЛЮДИНИ
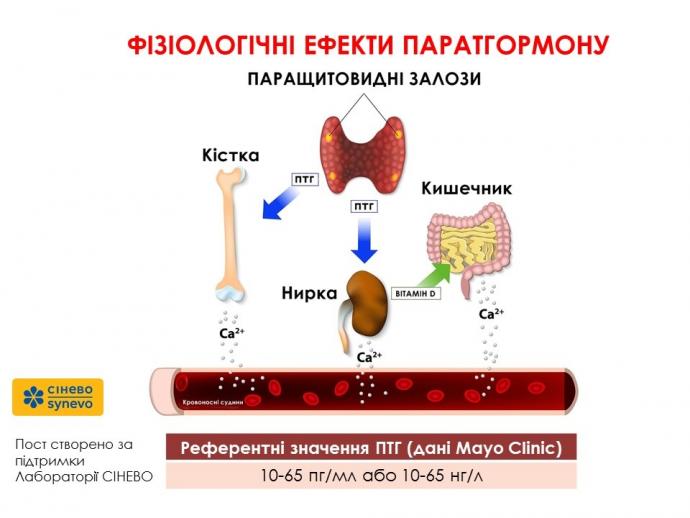
Паратиреоїдний гормон (ПТГ) синтезується 4 паращитовидними залозами, які знаходяться позаду щитовидної залози на передній поверхні шиї. Низький рівень ПТГ є стимулом до відновлення рівноваги рівня кальцію в крові. Зокрема шляхом вивільнення кальцію з кісток, а також розсмоктування кальцію в збиральних канальцях та виділення фосфору.
ПТГ підтримує гомеостаз кальцію, фосфору та вітаміну D за допомогою декількох основних дій: (a) стимулювання реабсорбції кальцію у ниркових канальцях, (б) стимулювання екскреції фосфору з сечею за рахунок пригнічення котранспортера натрійфосфату NPT2a, (в) стимулювання активності 1α- гідроксилази та синтез кальцитріолу, (г) підвищення абсорбції кальцію з шлунково-кишкового тракту за рахунок стимуляції вироблення кальцитріолу та (д) стимулювання остеокластичної та остеобластичної активності в кістці (реконструкція кісток), що призводить до вивільнення кальцію та фосфору з кістки. Основна частина дії ПТГ на органи-мішені опосередковується зв'язуванням ПТГ із специфічним рецептором ПТГ типу I та стимулюванням циклічного аденозинофосфату (цАМФ), ще одного месенджера. Прояв дії ПТГ у кишечнику також опосередковується активною формою вітаміну D, утворення якого стимулюється ПТГ на рівні нирок, так само опосередковане цАМФ. Більше того, вітамін D збільшує вплив ПТГ на кістки.
Референтні значення ПТГ наступні (дані Mayo Clinic):
Норма - 10-65 пг / мл або 10-65 нг / л
Рівень паратгормону (ПТГ) в крові може бути використаний для визначення наявності гіперпаратиреозу та його можливої ролі в зміні рівня кальцію. Гормон паращитовидної залози впливає на рівень як кальцію, так і фосфору в організмі.
Покази до вимірювання рівня ПТГ
Рівень ПТГ допомагає визначити основну причину змін рівня ьцію і віддиференціювати гіперпаратиреоз, пухлини паращитовидної залози, дефіцит вітаміну D, захворювання нирок та деякі гормонсинтезуючі пухлини. Інтраопераційні аналізи ПТГ можуть бути виконані під час хірургічної операції на пухлині паращитовидної залози для підтвердження того, що ПТГ-продукуюча пухлина була видалена вірно.
Зниження рівня гормону більш ніж на 50% від доопераційного через 10 хвилин після видалення залози може бути підтвердженням того, що операція виконана правильно. Якщо рівень не знижується на 50% і показник перебуває на верхній межі норми, слід шукати інше джерело підвищеного гормону. Деякі автори пропонують почекати 20 хвилин, щоб уникнути непотрібного двостороннього дослідження шиї та пов'язаного з цим ризику ускладнень.
Часто в умовах, коли виявляються аномальні рівні кальцію, інтерпретацію рівня ПТГ можна проводити разом із рівнем кальцію, фосфору, магнію, вітаміну D та рівнем ПТГ у сечі. Розуміння співвідношення ПТГ стосовно інших вказаних показників дозволить встановити відповідний діагноз основної патології.
ГІПЕРПАРАТИРЕОЗ
Гіперпаратиреоз існує в трьох різних формах: первинний, вторинний та третинний.
Первинний гіперпаратиреоз (ПГПТ) - це найчастіше захворювання паращитовидної залози і одне з найпоширеніших ендокринних порушень в цілому. Він характеризується підвищенням синтезу та секреції ПТГ. Внаслідок біохімічних змін з’являються ознаки порушення гомеостазу кальцію: підвищення рівня кальцію в крові та сечі, зниження рівня фосфору в крові та підвищення рівня фосфору в сечі. Клінічно цей стан викликає нефрокальциноз, сечокам’яну хворобу, захворювання кісток, нервово-психічні розлади (від легких змін поведінки до коми), шлунково-кишкові розлади (від легкого болю в животі до гострого панкреатиту) та нервово-м’язові прояви (слабкість, судоми та біль у м’язах). ПГПТ може бути наслідком гіперпластичної або неопластичної хвороби паращитовидної залози - аденоми, найчастіше карциноми. Причиною близько 85% ПГПТ є солітарна аденома паращитовидної залози. Це доброякісна пухлина, яка може змінюватись у вазі від 100 мг до понад 100 г (існує деяка кореляція між розміром аденоми та ступенем гіперкальціємії).
Мікроскопічно аденома оточена обідком нормальної тканини паращитовидної залози поза капсулою. Він утворюється переважно з головних клітин, які, як правило, збільшені і мають ядра більшого розміру порівняно з нормальною тканиною. Ядерний плеоморфізм не є ознакою злоякісності, але вважається критерієм диференціації аденоми від гіперплазії. У пацієнтів із солітарною аденомою решта паращитовидних залоз, як правило, менші за нормальні залози і проявляють ознаки секреторної бездіяльності при електронній мікроскопії. Приблизно в 5% випадків типові аденоми вражають більш ніж одну залозу, тому називаються «подвійні аденоми».
Гіперплазія паращитовидної залози викликає менше 15% ПГПТ. Гіперплазія головних клітин - найпоширеніший тип, при якій нявні як головні, так і оксифільні клітиниКлітини розташовані дифузно або у формі вузлика; іноді є змішані види. При ПГПТ гіперплазія виявляється у залозах асиметрично, в різній мірі, і зазвичай одна або дві залози можуть мати нормальний розмір, хоча вони виявляють мікроскопічні ознаки ендокринної гіперфункції.
Карцинома паращитовидної залози становить менше ніж 1% випадків ПГПТ і може виникати в будь-якій залозі, як правило, у пацієнтів віком від 30 до 60 років, і вона, як правило, супроводжується клінічними ознаками гіперпаратиреозу. На відміну від аденоми не має капсули, більша і виглядає часточковою, твердою і часто прилягає до навколишніх структур.
Вторинний гіперпаратиреоз є наслідком хронічного гіпокальцемічного стану, причиною якого може бути ниркова недостатність, шлунково-кишкова недостатність, рахіт та прийом препаратів, таких як фенітоїн, фенобарбітал та проносні, які зменшують всмоктування кальцію у кишечнику. Постійний стимул синтезу ПТГ призводить до гіперплазії паращитовидної залози. Вторинний гіперпаратиреоз - часте і серйозне ускладнення у хворих, які перебувають на гемодіалізі.
Третинний гіперпаратиреоз - це поява гіперкальціємії внаслідок автономної надмірної гіперсекреції ПТГ у хворих з вторинним гіперпаритиреозом. Цей стан, як правило, не регресує після лікування основної причини, внаслідок чого виникає хронічна гіпокальціємія. Зазвичай при третинному гіперпаратиреозі виявляється асиметрична гіперплазія паращитовидної залози. Третинний гіперпаратиреоз також використовується для позначення гіперпаратиреозу, який зберігається або розвивається після трансплантації нирок.
ГІПОПАРАТИРЕОЗ
Гіпопаратиреоз – рідкісне захворювання, при якому організм синтезує надто мало гормону паращитовидної залози. Низька продукція ПТГ при гіпопаратиреозі призводить до аномально низьких рівнів кальцію у крові та кістках і до збільшення фосфору в крові.
Ознаки та симптоми гіпопаратиреозу можуть включати: поколювання або печіння (парестезія) в кінчиках пальців рук, ніг і губ; болі в м’язах або спазми в ногах, стопах, животі або обличчя; спазми м’язів, особливо навколо рота, а також рук і горла; втома або слабкість; хворобливі менструації; посилене випадіння волосся; суха, груба шкіра; ламкість нігтів; депресія або тривога.
До факторів, які можуть викликати гіпопаратиреоз, належать:
• післяопераційний гіпопаратиреоз. Це найпоширеніша причина, яка розвивається після випадкового пошкодження або видалення паращитовидної залози під час операції з приводу захворювань щитовидної залози або раку горла чи шиї.
• аутоімунне захворювання. Імунна система створює антитіла проти паращитоподібних залоз, ніби вони чужі. Внаслідок цього паращитовидні залози припиняють синтезувати гормон.
• спадковий гіпопаратиреоз. При цьому людина або народилась без паращитовидних залоз, або вони не працюють належним чином. Деякі типи спадкового гіпопаратиреозу пов'язані з дефіцитом інших залоз, що виробляють гормони.
• променеве лікування раку в ділянці обличчя чи шиї. Радіоактивне випромінювання може призвести до руйнування паращитовидних залоз, як і періодичне лікування радіоактивним йодом при гіпертиреозі.
• низький вміст магнію в крові, що може вплинути на функцію паращитовидних залоз. Нормальний рівень магнію необхідний для оптимальної секреції ПТГ.
До факторів, які можуть підвищити ризик розвитку гіпопаратиреозу, є:
• нещодавні операції на шиї, особливо якщо була залучена щитовидна залоза
• сімейний анамнез гіпопаратиреозу
• певні аутоімунні або ендокринні захворювання, такі як хвороба Аддісона, при якій наднирники виробляють недостатньо гормонів
Після проведеної операції на щитовидній залозі або шиї необхідно слідкувати за ознаками та симптомами, які можуть свідчити про гіпопаратиреоз, наприклад, поколювання, печіння пальців або губ чи посмикування м’язів.
Про гіпопаратиреоз можуть свідчити такі результати аналізу крові:
• низький рівень кальцію в крові
• низький рівень ПТГ
• високий рівень фосфору в крові
• низький рівень магнію в крові
Також можливе призначення аналізу сечі для визначення, чи не виділяється із сечею занадто багато кальцію.
Первинний гіпопаратиреоз є поширеною причиною гіпокальціємії. Він може бути спадковим або набутим. Генетичні розлади, такі як синдром DiGeorge, сімейний гіпопаратиреоз та інші рідкісні порушення можна запідозрити лише після ретельного збору анамнезу. Найбільш поширені форми гіпопаратиреозу виникають у зв’язку із видаленням або руйнуванням тканин паращитовидної залози. Крім цього, магній є критичним елементом для секреції ПТГ та активації рецепторів. Тому дефіцит або надлишок магнію може призвести до функціонального гіпопаратиреозу.
Вторинний гіпопаратиреоз діагностується, коли рівень ПТГ в сироватці крові низький при високому сироватковому рівні кальція.
Псевдогіпопаратиреоз охоплює гетерогенну групу генетичних порушень, які включають мутації в системі рецепторів ПТГ. Він характеризується нечутливістю до ПТГ (стійкість до ПТГ) при низькому вмісті кальцію, високому вмісті фосфату та високому вмісті ПТГ у сироватці крові.
Первинний гіпопаратиреоз слід відрізняти від інших причин гіпокальціємії та псевдогіпопаратиреозу шляхом виявлення низького рівня ПТГ у сироватці крові.
Псевдогіпопаратиреоз слід відрізняти від дефіциту вітаміну D, який може мати схожий біохімічний профіль (гіпокальціємія, гіперфосфатемія та підвищений рівень ПТГ). Варто зазначити, що дефіцит вітаміну D, як правило, має низький рівень фосфатів (а також високий рівень ПТГ та низький рівень кальцію), але він може бути підвищений через харчові або добові зміни.
Вираженість симптомів і ознак гіпопаратиреозу буде залежати від рівня кальцію та швидкості його зміни.
Які діагностичні тести слід провести?
Діагноз первинного гіпопаратиреозу зазвичай ставлять при оцінці пацієнта на гіпокальціємію. Найважливіші лабораторні дослідження включають: іонізований або неіонізований кальцій, ПТГ у сироватці, фосфор сироватки крові, рівень гідроксивітаміну D 25, оцінка функції нирок та рівень магнію.
Первинний гіпопаратиреоз визначається низьким рівнем ПТГ у сироватці крові та низьким рівнем кальцію. Рівень фосфатів у сироватці крові, як правило, підвищений.
Вторинний гіпопаратиреоз визначається низьким рівнем ПТГ у сироватці крові та підвищеним рівнем кальцію.
Псевдогіпопаратиреоз повинен діагностуватися за консультацією з ендокринологом. Він характеризується нечутливістю до біологічної активності ПТГ (стійкість до ПТГ) з отриманим в результаті низьким вмістом кальцію, високим вмістом фосфору та високим вмістом ПТГ у сироватці крові. Для постановки діагнозу слід оцінити реакцію кісток та нирок на ПТГ. Для цього необхідно дослідити зміни рівня фосфору, кальцію, цАМФ та кальцитріолу у відповідь на введення біосинтетичного ПТГ.
Які візуалізаційні дослідження слід провести, щоб допомогти встановити діагноз? Як слід інтерпретувати результати?
Немає рентгенографічних досліджень, необхідних для постановки діагнозу первинного гіпопаратиреозу. Певні генетичні розлади, такі як синдром DiGeorge, можуть мати характерні дані за результатами проведених досліджень.
Псевдогіпопаратиреоз із ознаками спадкової остеодистрофії Олбрайта матиме характерні фізикальні особливості та рентгенографічні дані.
Вимірювання рівня 1,25 дигідроксивітаміну D, як правило, не є корисним для встановлення гіпокальціємії або гіпопаратиреозу.
Іизначення рівня фосфору в сироватці крові може бути корисним при підозрі на гіпопаратиреоз або псевдогіпопаратиреоз. Однак добова та постпрандіальна варіабельність рівня сироватки крові можуть періодично змінювати картину при початковій оцінці гіпокальціємії.
Спеціалізовані тестування, такі як генетичне секвенування, слід замовляти під керівництвом ендокринолога чи генетика.
Джерела:
https://mayocl.in/2mLsHpm
https://mayocl.in/2ngTE4K
http://bit.ly/2lMoeTd
http://bit.ly/2ncoPxT