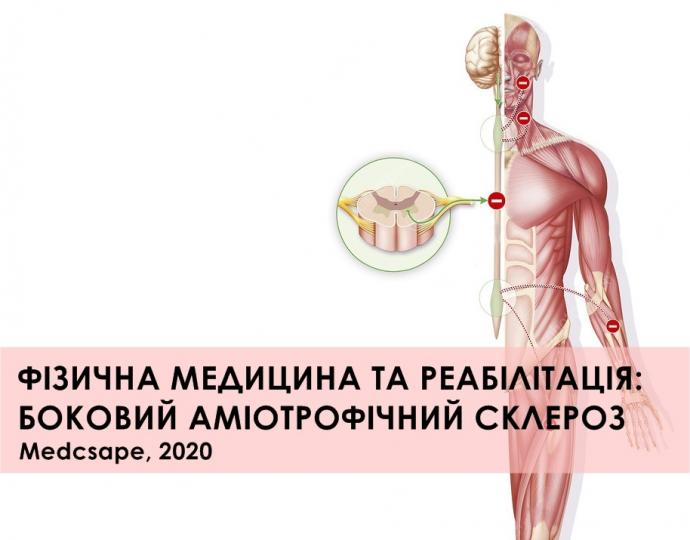
Бічний аміотрофічний склероз (БАС) – найпоширеніше захворювання мотонейронів у дорослих (МНД). Це – група неврологічних розладів, які виникають у дорослому віці і характеризуються насамперед прогресуючою дегенерацією та втратою функції мотонейронів. При БАС уражаються верхні та нижні мотонейрони внаслідок ідіопатичної, прогресуючої дегенерації клітин передніх рогів та розташованих у тій ділянці нейронів, що призводить до прогресуючої м'язової слабкості, атрофії та фасцикуляцій.
Захворювання вперше було описане в 1869 році. БАС ще називають хворобою Лу Геріга на честь професійного бейсболіста, який помер від БАС у 1941 році.
Інші захворювання, що відносять до уражень моторних нейронів у дорослих, мають більш обмежені прояви, можуть переходити в ідіопатичний БАС, якщо спостерігаються у пацієнта протягом тривалого періоду. До таких захворювань належать:
- Прогресуючий бульбарний параліч: вражаються структури довгастого мозку;
- Прогресуюча м’язова атрофія (інша назва – спінальна м’язова атрофія) – дегенеративні зміни у нижніх рухових нейронах;
- Первинний бічний склероз – дегенеративні зміни у верхніх моторних нейронах;
- Спадкові спінальні м’язові атрофії, що виникають у дорослому віці – велика кількість первинних захворювань мотонейронів, що поділяються за типом успадкування, рівнем ураження або віком виникнення.
Ускладнення з боку дихальної системи
Усі летальні випадки при БАС виникають внаслідок респіраторних ускладнень. Це відбувається насамперед через прогресуючу слабкість дихальних м’язів. У пацієнтів, у яких є ураження бульбарної групи м’язів (м’язи м’якого піднебіння, гортані, глотки, язика), аспірація слиною чи їжею може прискорити розвиток пневмонії, що спричиняє розвиток дихальної недостатності; терапія для компенсації дихальних розладів входить до загальних принципів лікування БАС.
Рутинно вимірюйте життєву ємність легень (ЖЄЛ) у положенні сидячи та лежачи. Найчастіше показники ЖЄЛ у горизонтальному положенні починають знижуватись раніше, ніж у сидячому. Діафрагма опускається під дією сили тяжіння, оскільки збільшується кут нахилу пацієнта. У міру прогресування слабкості дихальних м’язів рухи діафрагми здійснюються важче у положенні лежачи на спині внаслідок зменшення впливу сили тяжіння. Це призводить до альвеолярної гіповентиляції та зниження сатурації.
Порушення сну може бути першою ознакою гіповентиляції. Слід регулярно запитувати у пацієнтів про зміну якості й тривалості сну і вимірювати ЖЄЛ у положенні лежачи та сидячи у разі виникнення порушень. Крім того, необхідно проводити моніторинг сатурації вночі для оцінки гіпоксемії та потреби в неінвазивній вентиляції легень із перемінним позитивним тиском.
Комплексний підхід до реабілітації
У огляді Paganoni та ін.. повідомляється, що мультидисциплінарна комплексна реабілітаційна допомога суттєво впливає на якість життя людей, які страждають на БАС, і є стандартом допомоги пацієнтам із даним захворюванням.
Особливості
Пацієнту потрібна консультація адвоката щодо "living will" (офіційний документ, в якому зазначаються можливі послуги медичної допомоги, які можна або заборонено надавати пацієнту за його бажанням, після втрати ним дієздатності). Цей документ необхідно оформити до початку термінальної фази захворювання.
Фізична реабілітація
Фізіотерапевти повинні призначити та дати інструкції щодо виконання відповідних вправ на розтягнення м’язів та щоденних активних вправ для збереження амплітуди рухів у суглобах пацієнту з БАС та особам, що за ним доглядають. Лікарям слід передбачити майбутні потреби пацієнта та своєчасно впровадити допоміжні засоби. Еластичні ортези гомілковостопного суглоба можуть забезпечити зменшення звисання стопи та стабілізації чотириголового м'яза, що запобігає падінням.
Фізіотерапевт також повинен акцентувати увагу на збереженні м’язової сили та проінформувати пацієнтів і їхніх опікунів про безпечні методи переміщення. Фізіотерапевти також можуть рекомендувати вправи для зміцнення певних груп м’язів, але їх слід виконувати на рівні навантаження, близького до максимального, та призначати для тих груп м’язів, де не спостерігається виражена слабкість, пацієнтам з повільно прогресуючим захворюванням.
Рекомендуючи застосування інвалідного візка, фізіотерапевт повинен передбачити майбутні потреби пацієнта. Інвалідні візки слід починати використовувати, поки пацієнт ще здатний пересуватися самостійно для максимального збереження м’язової сили. Спочатку можна взяти в оренду легкий візок із ручним керуванням, в подальшому необхідно придбати більш важкий візок з електроприводом для того часу, коли пацієнт взагалі не зможе самостійно пересуватись. Рекомендовано змінювати інвалідний візок своєчасно та відповідно до прихильності пацієнта до технічних новинок.
Ерготерапія
Ерготерапевти повинні використовувати техніки, що не будуть виснажувати пацієнта з БАС та його опікунів. Засоби, що допоможуть адаптуватися пацієнту, слід починати використовувати завчасно та залежно від потреб пацієнта.
Фіксація верхніх кінцівок може застосовуватися у випадках, коли внаслідок м’язової слабкості змінюється біомеханіка суглобів. Пацієнтам зі слабкістю м’язів-згиначів кисті можна використовувати універсальні манжети, а верхню кінцівку пацієнта із слабкістю м’язів-розгиначів передпліччя можна зафіксувати розігнутою на 20-25° для збільшення сили цієї групи м’язів. Пацієнтам із м’язовою слабкістю у проксимальних відділах верхніх кінцівок необхідний ортез для передпліччя, що може бути корисним для збільшення амплітуди рухів верхніх кінцівок шляхом зменшення впливу сили тяжіння. Коли слабкість плечового поясу значно прогресує, можна використовувати стропи для зменшення болю, обмежуючи розтягнення зв’язок, нервів та судин.
Пацієнти із важким ураженням кінцівок потребують спеціальних пристроїв, якими можна керувати за допомогою м’язів обличчя, що дають їм змогу користуватися технікою та електронними приладами. У пацієнтів із значними ураженнями рухи бульбарних та очних м’язів зазвичай зберігаються, тому можна використовувати пристрої, що реагують на рухи очей.
Порушення мовлення
Пацієнти, які мають бульбарні порушення, можуть займатися з логопедом, щоб уповільнити своє мовлення і покращити артикуляцію для спілкування з опікунами. Пацієнтам із дихальною недостатністю логопед може призначити вправи для зменшення навантаження на дихальні м’язи. Також пацієнтам із БАС слід виконувати вправи для зміцнення м’язів язика та діафрагми, щоб покращити артикуляцію та силу голосу.
Оскільки у пацієнта виникає дисфонія, опікуну може знадобитися слуховий апарат для покращення спілкування. Це також забезпечує пацієнта "перекладачем", який може допомогти у спілкуванні з іншими. Якщо у пацієнта та опікуна є власна форма спілкування (тобто жести), заохочуйте їх продовжувати використовувати її до тих пір, поки вона буде ефективною.
Дизартрія різко впливає на якість життя людей із БАС. Системи зв’язку покращують або принаймні стабілізують якість життя та настрій у пацієнтів із дизартрією, тому їх слід впроваджувати на початку захворювання. Логопеди повинні спостерігати пацієнтів і у разі появи порушень мовлення рекомендувати використання допоміжних комунікаційних пристроїв, наприклад, інструментів для письма, комунікаційних дощок або допоміжних комп’ютерних пристроїв. У пацієнтів із значною втратою функції м’язів бульбарної групи та кінцівок, функція м’язів ока, як правило, зберігається. Тому логопед може використовувати синтезатори голосу, що реагують на рухи повік (моргання), дошки зв’язку та допоміжні комп’ютерні пристрої, що реагують на рухи очей.
Пацієнтам із бульбарними порушеннями логопед може провести оцінку функції м’язів ротової порожнини та глотки на наявність клінічних ознак дисфагії. У багатьох випадках необхідно застосовувати відеофлуороскопію для виявлення порушень під час різних фаз ковтання. Логопеди можуть рекомендувати змінити консистенцію, смак або температуру страв, щоб покращити прийом їжі й запобігти аспірації. Вживання їжі через соломинку допомагає підтримувати рекомендоване положення підборіддя, що необхідне для можливості вживання рідкої їжі. Необхідно утримувати вертикальне положення тіла під час всіх прийомів їжі, а пацієнтам із слабкістю розгиначів шиї рекомендуйте використання м'якого шийного комірця.
Менеджмент дихальних розладів
У пацієнтів з БАС та переважною слабкістю дихальних та м’язів кінцівок, що супроводжується обмеженими бульбарними порушеннями, можна попередити появу респіраторних ускладнень та накласти постійну трахеостому.
Рекомендовано рутинно вимірювати пацієнтам пікову швидкість видиху для оцінки функції бульбарних м’язів. Постійна підтримка цього показника в межах норми є найбільш важливою метою для профілактики важких легеневих ускладнень.
Рутинно вимірюйте показник ЖЄЛ у положенні сидячи та лежачи. Зазвичай, першим знижується показник ЖЄЛ у горизонтальному положенні, що призводить до гіповентиляції у нічний час.
Необхідно контролювати сатурацію (SaO2), особливо вночі, у пацієнтів, які скаржаться на нічні пробудження або проблеми зі сном. Зниження сатурації у нічний час вказує на гіповентиляцію та необхідність неінвазивної вентиляції легень з перемінним позитивним тиском вночі. Незважаючи на низький вміст SaO2, оксигенотерапію не призначають без інвазивної вентиляції. У пацієнтів, яким не проводили інвазивну вентиляцію, введення кисню знижує активність дихального центру і, отже, може призвести до підвищення гіперкапнії.
Лікарі можуть рекомендувати пацієнтам дихати ротом. Цей метод може бути корисним для пацієнтів без ознак бульбарних порушень, у яких відсутня трахеостома. Вдих через рот може забезпечити пацієнту із слабкими інспіраторними м’язами дихання безпечним способом, якщо з будь-якої причини пристрій для вентиляції не може бути використаний або раптово виникла його несправність.
Неінвазивна вентиляція з перемінним позитивним тиском (ВППТ)
Неінвазивна ВППТ – це форма штучної вентиляції легень (ШВЛ), яка не потребує трахеостомії. Її можна встановлювати оральним, орально-назальним або назальним шляхом. Ступінь бульбарних порушень та особисті побажання пацієнта визначають тип використовуваного інтерфейсу.
Мундштук ВППТ найчастіше застосовується у пацієнтів без бульбарних порушень і ефективний для цілодобового використання. Можна застосовувати додаткові засоби для утримання губ зімкнутими, коли пацієнт спить. Назальні маски можна використовувати пацієнтам із бульбарними порушеннями або для вентиляції вночі. Деякі експерти вважають, що назальні маски також підходять і для денного використання, оскільки вони залишають ротову порожнину вільною. Назальні або оральні маски також можуть використовуватись для підвищення ефективності та/або комфорту. Підвищений ризик смерті пов'язаний з непереносимістю неінвазивної ВППТ, а підвищена виживаність була зафіксована у пацієнтів, які переносять цю форму вентиляції.
Неінвазивна вентиляція з перемінним тиском на черевну стінку
Ще одним типом допомоги при слабкості дихальних м’язів є неінвазивна вентиляція з перемінним тиском на черевну стінку. Цей пристрій підтримує роботу експіраторних дихальних м’язів та забезпечує вентиляцію протягом дня. Прилад складається з еластичного повітряного мішка, який періодично надувається, щоб сприяти видиху. Повітряний мішок міститься у корсеті, який можна приховати під одягом. Цей пристрій не слід застосовувати пацієнтам зі значним ступенем сколіозу або ожиріння. Деякі пацієнти віддають перевагу його застосуванню порівняно з ВППТ, оскільки він залишає вільним ротову порожнину.
Оксигенотерапія
Під час оксигенотерапії пригнічується активність дихального центру. Основною причиною гіпоксемії є не відсутність перфузії, а відсутність належної вентиляції. Введення кисню може призвести до посилення гіперкапнії; отже, гіпоксію у таких пацієнтів спочатку слід лікувати шляхом збільшення вентиляції неінвазивно або інвазивно.
Оксигенотерапія показана пацієнтам у випадку стійкої гіпоксемії, не зважаючи на вентиляцію легень. Як правило, в основі цього лежить процес, наприклад, пневмонія, який призводить до зниження легеневої перфузії. У такому випадку необхідно розпочати оксигенотерапію, але кисень слід вводити лише після того, як пацієнта перевели на інвазивний метод вентиляції легень. Інвазивна вентиляція в цьому випадку повинна бути тимчасовою, поки не буде вилікувано супутнє захворювання. Після адекватного лікування пацієнта необхідно повернути до попереднього способу вентиляції легень.
Пікова швидкість видиху
Як згадувалося раніше, показник пікової швидкості видиху слід регулярно визначати та використовувати для моніторингу роботи бульбарної групи м’язів. Після того, як значення пікової швидкості видиху буде нижче 160 л/хв, швидше за все, потоку повітря не буде достатньо для санації дихальних шляхів. Ризик порушення прохідності значно підвищується в періоди інтеркурентної респіраторної інфекції і може спричинити респіраторний дистрес-синдром, що потребує постановки ендотрахеальної трубки. Пацієнтам з піковою швидкістю видиху нижче даного рівня може знадобитися постійна трахеостома, щоб забезпечити відсмоктування слизу та інвазивну вентиляцію за необхідності.
Санація дихальних шляхів: альтернативний метод
Механічний інсуфлятор може забезпечити альтернативний (або додатковий) метод санації. Цей прилад допомагає санувати дихальні шляхи, забезпечуючи інсуфляцію, після чого настає видих (близько 10 л повітря в секунду; при звичайному кашлі повітря проходить через дихальні шляхи зі швидкістю приблизно 16 л/сек). “Штучний” видих можна виконати безпосередньо за допомогою трахеостомічної трубки з манжетою, що надувається, або через ороназальну маску.
Механічний інсуфлятор можна застосовувати у разі невідкладної допомоги при значному порушенні прохідності дихальних шляхів мокротинням, а також у звичайних умовах для надання допомоги при кашлі та підтримання прохідності дихальних шляхів. Якщо застосовувати інсуфлятор у поєднанні з іншими засобами для підтримки функції дихальної мускулатури, можна попередити виконання трахеостомії, покращити якість та продовжити тривалість життя.
Втрата ваги
Втрата ваги є ще однією поширеною та серйозною проблемою при БАС і зазвичай пов'язана з прогресуванням дисфагії. Втрата ваги негативно впливає на якість життя і пов’язана із зниженням її тривалості. Втрата ваги також може розвиватися у пацієнтів із або без бульбарних порушень через виснаження організму, погіршення апетиту та пов’язану з цим депресію. Мальнутриція є поганим прогностичним фактором і корелює з підвищеним ризиком смерті; тому, як тільки пацієнт втратив 5-10% від нормальної маси тіла, слід розглянути питання про харчування через зонд та обговорити це з пацієнтом і його опікуном.
Спочатку можна використовувати годування через орогастральний або назогастральний зонди, але ці методи можуть призвести до травматичного подразнення слизової оболонки при тривалому застосуванні. Для тривалого годування варіантами вибору є стандартна гастростомія, черезшкірна ендоскопічна гастростомія та єюностомія. Кращим методом є черезшкірна ендоскопічна гастростомія, оскільки інші потребують введення пацієнта у загальний наркоз, тоді як ЧШЕГ можна виконати під місцевою анестезією. З гастростомою пов’язаний підвищений ризик регургітації; тому в деяких випадках можна надати перевагу єюностомії, що зменшує ризик аспірації.
Спастичність
Спастичність виникає у хворих на БАС внаслідок порушення гальмування верхніх мотонейронів. Розвиток спастичності значно погіршує ступінь функціональних порушень та знижує якість життя. Спочатку слід призначити нефармакологічні методи перед початком застосування медикаментозних засобів; до них відносяться регулярне виконання вправ на розтяжку та інші види фізичних навантажень.
Баклофен діє як агоніст гамма-аміномасляної кислоти (ГАМК) і є препаратом вибору для лікування спастичності у пацієнтів з БАС. Альфа-2-адренергічні агоністи, такі як тизанідин та клонідин, також можуть бути ефективними, але їхнім побічним ефектом є гіпотонія, що може обмежити використання цих засобів.
Дантролен зменшує збудження та скорочення м’язових клітин і зазвичай використовується як допоміжний засіб. Дантролен має гепатотоксичний вплив; тому слід контролювати функцію печінки у пацієнтів, які отримують цей препарат. Бензодіазепіни посилюють дію ГАМК в центральній нервовій системі (ЦНС) і ефективні при лікуванні спастичності.
Призначайте ці препарати особливо обережно пацієнтам з БАС через їх вплив на дихальний центр. У пацієнтів вже можуть бути дихальні розлади, і ці медикаменти можуть погіршити функцію дихання. Уважно стежте за використанням антиспастичних препаратів, оскільки вони можуть викликати седацію, запаморочення, підвищену слабкість або інші несприятливі наслідки, які можуть бути потенційно шкідливими для пацієнта.
У важких випадках може розглядатися введення баклофену інтратекально.
Больовий синдром
Больовий синдром досить часто зустрічається у пацієнтів із БАС; Його виникнення прямо пропорційно прогресуванню захворювання. Біль може виникати з багатьох причин, але у даному випадку він зазвичай виникає через порушення опорно-рухового апарату. Біль може бути викликаний м'язовими спазмами, контрактурами або зміненою біомеханікою суглобів. Залучення або периферичних, або центральних сенсорних механізмів при БАС, що можуть викликати больовий синдром, досі не доведене.
Препаратами першої лінії є нестероїдні протизапальні засоби (НПЗЗ). Якщо пацієнт має непереносимість цих препаратів, використовуйте ацетамінофен. Спастичність зустрічається часто. Традиційне лікування проводилося хініном, але цей препарат більше не рекомендується через його побічні ефекти. НПЗЗ та ацетамінофен можуть бути ефективними. Протиспастичні препарати рекомендуються для лікування болю спастичного характеру та зазвичай є ефективними.
У деяких випадках біль може мати нейропатичне походження, тому можна призначати протисудомні препарати, такі як габапентин та прегабалін. Трициклічні антидепресанти, такі як нортриптилін та інгібітори зворотного захоплення серотоніну та норадреналіну, такі як дулоксетин, також показані для цього типу болю.
При вираженому больовому синдромі, що стійкий до вищезазначених методів лікування, показані опіоїдні знеболюючі препарати. Використовуйте обережно через їх побічні ефекти; вони можуть викликати пригнічення дихального центру, особливо у більш високих дозах.
Фасцикуляції
Фасцикуляції можуть бути ранньою ознакою-маркером БАС і передбачати розлади рухової функції, що відповідають ранній фазі підвищеної аксонової збудливості. Деяких пацієнтів може тривожити даний симптом. Уникнення вживання кофеїну та нікотину зменшує їх прояв, а також ефективними можуть бути бензодіазепіни при виражених фасцикуляціях. Використовуйте ці препарати обережно через їх побічні дії.
Гіперсалівація
Сіалорея (гіперсалівація), надмірне слиновиділення з ротової порожнини. Це може суттєво вплинути на якість життя. Гіперсалівація спричинена порушенням ковтання через спастичність язика, слабкість м’язів обличчя, рота та глотки і втратою функції ротоглотки, а не збільшенням продукції слини. Існує 2 основні типи слини, що виробляються основними слинними залозами: серозна, яка є рідкою, її виділення спричиняється активацією холінергічних рецепторів, і мукоїдна слина, густа і в'язка за консистенцією, її виділення спричиняється активацією бета-адренергічних рецепторів.
Лікування сіалореї потребує застосування багатьох засобів, що не завжди є ефективними: підтримка вертикального положення, періодичну санацію порожнини рота та інвазивні методи, такі як введення ботулінічного токсину в слинні залози, променева терапія або перев'язка проток слинних залоз. Ацетилхолін - це активний нейромедіатор, що зв’язується з мускариновими рецепторами в слинних залозах. Таким чином, прямі антагоністи холінергічних мускаринових рецепторів, такі як атропін, скополамін, бромід глікопіронію та трициклічні антидепресанти, можуть використовуватися для лікування сіалореї при захворюваннях мотонейронів.
Хірургічне лікування
Пацієнтам із БАС, які мають дихальну недостатність внаслідок бульбарних порушень та слабкості дихальних м’язів, може знадобитися постійна трахеостома. Значні бульбарні розлади також можуть ускладнити годування пацієнта через значну аспірацію, і, отже, необхідною є процедура черезшкірної ендоскопічної гастростомії.