Хірургічні втручання є ефективним способом вирішення багатьох проблем зі здоров'ям, починаючи від вроджених аномалій та ускладнень під час вагітності й закінчуючи травмами і екстреною допомогою в умовах надзвичайних ситуацій.
За даними ВООЗ, надання хірургічної допомоги має важливе значення для досягнення Цілей тисячоліття ООН у наступному:
1. Зниження дитячої смертності
• 3% випадків дитячих смертей у віці до 5 років на глобальному рівні обумовлені травмами;
• 3% смертей дітей грудного віку спричинені вродженими аномаліями;
• 260 000 смертей у світі обумовлені вродженими аномаліями;
• Ймовірність того, що більше 1 мільйона дітей, покинутих матерями щорічно, можуть померти передчасно в 10 разів вище порівняно з іншими дітьми.
2. Покращення здоров'я матерів
• більше 350 000 випадків смертей у світі обумовлені ускладненнями в ході вагітності, з яких одну третину можна вилікувати за допомогою операції;
• 8% смертей матерів на глобальному рівні обумовлено утрудненими пологами;
• 68 000 жінок помирають у результаті небезпечних абортів щорічно, і близько 2-7 мільйонів жінок страждають в результаті тривалих пошкоджень репродуктивних органів або хвороб;
• 1 з 4 небезпечних абортів може привести до серйозних ускладнень і навіть смерті;
• Більше 2 мільйонів жінок страждають у результаті утворення акушерської фістули.
3. Боротьба з ВІЛ/СНІДом, малярією та іншими інфекційними хворобами
• Чоловіче обрізання знижує ризик захворіти на ВІЛ внаслідок статевих зв'язків з жінками на 60%.
• У разі відсутності належних керівних принципів безпеки хірургічних операцій передача ВІЛ серед медичних працівників, не пов'язаних з хірургічними операціями, становить 0,27% порівняно з 0,7% медичних працівників, які пов'язані з хірургічними операціями.
Окрім глобальних цілей, хірургічні втручання ефективні, коли терапевтичний підхід не матиме очікуваного результату.
Та все ж перш ніж взяти скальпель, хірург повинен направити пацієнта на інструментальні та лабораторні дослідження з метою уточнення діагнозу та попередження ускладнень.
Традиційно рутинні дослідження до операції вважаються важливим елементом преанестезіологічної оцінки для визначення можливості проведення наркозу та операції.
Протягом останніх декількох десятиліть ця практика була предметом ретельного вивчення. Проведення рутинних скринінгових тестів у пацієнтів, які в іншому випадку є здоровими, незмінно має велике значення при виявленні захворювань та зміні анестезіологічного лікування або результатів. Ретельний збір анамнезу у поєднанні з фізикальним оглядом пацієнта є найкращим методом скринінгу захворювань з наступними кількома селективними лабораторними тестами, вибір яких залежить від стану пацієнта, об’єму запланованої операції та можливістю крововтрати. Велика кількість дороговартісних досліджень часто виявляють незначні аномалії, які не мають клінічного значення, можуть спричинити зайву затримку або скасування операції та збільшити медико-юридичну відповідальність. Підхід вибіркового тестування знижує вартість підготовки до операції без шкоди для безпеки та якості хірургічної допомоги.
Передопераційні дослідження можна розділити на дві категорії: рутинне або скринінгове та діагностичне. Спеціалізована група Американського товариства анестезіологів (ASA) з оцінки преанестезії (2002) визначила рутинні тести як ті, що виконуються за відсутності будь-яких конкретних клінічних показань або цілей (тобто тестів, призначених для виявлення захворювання або розладу у пацієнта без симптомів і традиційно включають лабораторні - загальні аналіз крові, аналіз сечі та інструментальні - рентген грудної клітки, електрокардіограму). Вказані тести визначаються як дослідження, зроблені для з конкретним клінічним показанням або метою, наприклад, для підтвердження клінічного діагнозу, оцінки ступеня тяжкості та прогресування захворювання і ефективності терапії. Однак користь та економічна ефективність рутинних скринінг-тестів за відсутності будь-яких клінічних показань ставляться під сумнів, оскільки ймовірність виявити значну аномалію невелика для лабораторних тестів, електрокардіограми та рентгенографії грудної клітки. Багато ретроспективних та проспективних досліджень продемонстрували, що скринінгові тести рідко виявляють захворювання у пацієнтів без симптомів, а відхилення від результатів лабораторних досліджень періодично змінюють лікування.
Розглянемо лабораторні тести, які хірурги можуть призначити перед проведення оперативного втручання, і про що свідчать їхні зміни.
• Загальний аналіз крові відображає зміст формених елементів крові, кількість гемоглобіну, гематокрит, швидкість осідання еритроцитів (ШОЕ). Зниження рівня гемоглобіну і гематокриту характерно для кровотеч. Підвищення числа лейкоцитів і зсув лейкоцитарної формули вліво характерні для запальних захворювань. Таким чином, загальний аналіз крові може виявитися корисним для розпізнавання гострого процесу, але не завжди допомагає встановити діагноз. Неспецифічні показники, такі як ШОЕ, як правило, абсолютно марні в діагностиці хірургічних захворювань.
• Загальний аналіз сечі. Наявність значної кількості еритроцитів у сечі характерно для ниркової коліки, високий вміст лейкоцитів і бактерій вказують на інфекційно-запальний процес у сечовивідних шляхах. При піурії обов'язковий посів сечі і визначення чутливості до антибіотиків. Підвищення питомої ваги сечі може відображати зневоднення або глюкозурію.
• Біохімічний аналіз крові використовують в основному для оцінки функції печінки та нирок. Підвищені рівні креатиніну, сечовини і калію характерні для ниркової недостатності. Високий рівень АСТ і АЛТ вказує на враження гепатоцитів, гіпербілірубінемія переважно за рахунок прямого білірубіну і підвищення рівня лужної фосфатази патогномонічні для механічної жовтяниці. Значне підвищення рівня амілази крові характерно для гострого панкреатиту.
• Коагулограму обов'язково призначають у пацієнтів з гострими тромбозами судин і при проведенні антитромботичної профілактики й терапії. У пацієнтів з клінічною картиною крововтрати при відсутності явної хірургічної патології для з'ясування можливої причини кровотечі також проводять дослідження системи гемостазу. З цією метою як мінімум необхідно визначення часу кровотечі і протромбінового часу. Більш точними і інформативними показниками є міжнародне нормалізоване відношення (МНВ) і активований частковий тромбопластиновий час (АЧТЧ), що відображають внутрішній і зовнішній шлях згортання крові. При наявності клінічних даних про підвищену кровоточивість, особливо при нормальних показниках системи згортання крові, необхідно дослідження кількості тромбоцитів у крові і їх функціональної активності. Причини, що призводять до гіпокоагуляції і підвищують ризик кровотеч, - тромбоцитопенія, захворювання печінки, механічна жовтяниця, тривале лікування антибіотиками, протипухлинними препаратами, прийом антикоагулянтів і дезагрегантів, гемофілія.
• У зв'язку з високою поширеністю таких захворювань, як гепатит В і С, сифіліс, збільшенням інфікованості вірусом імунодефіциту людини у всіх пацієнтів обов'язковими вважають лабораторні дослідження маркерів цих захворювань.
• Прокальцитонін є чутливим і специфічним показником наявності мікробно-запального процесу в організмі. Рівень прокальцитоніну сироватки крові значно збільшується в найбільш ранні терміни інфікування, причому ступінь його збільшення дозволяє диференціювати локальну інфекцію і сепсис. На даний момент створені якісні експрес-тести визначення рівня сироваткового прокальцитоніну, що дозволяють у короткі терміни підтвердити або виключити у пацієнта наявність інфікування і сепсису.
• Мікробіологічні дослідження ексудату, крові, сечі, мокротиння надзвичайно важливі в хірургії. Вони дозволяють визначити видовий склад мікрофлори, що викликала інфекцію, її чутливість до антибактеріальних препаратів і вибрати оптимальний режим лікування.
• Цитологічне і гістологічне дослідження важливі для остаточного підтвердження діагнозу, особливо при онкологічних захворюваннях. Матеріал для дослідження отримують за допомогою пункції патологічних утворень, взяття мазків з поверхні органів і тканин, рідини з порожнин тіла. Обов'язковому дослідженню підлягають також видалені під час операції органи і тканини.
• Аналіз газів артеріальної крові найчастіше проводиться під час інтубації пацієнта та при ШВЛ. Цей тест допомагає контролювати параметри ШВЛ та функцію органів дихання.
Важливо пам’ятати, що жодне дослідження не є абсолютно точним. Крім того, виникає питання: що вважати нормою? Нормальні значення будь-якого показника знаходяться у діапазоні, який визначається на підставі обстеження великої кількості здорових людей.
Діапазон норми визначають, орієнтуючись на контрольну групу, що складається з практично здорових людей.
Також слід знати, що значення тих чи інших показників, отриманих у різних лабораторіях, можуть трохи відрізнятися. Це залежить від технічних параметрів (якість реактивів, роздільна здатність приладів та інші фактори).
NICE надає наступні рекомендації, що стосуються усіх видів операцій:
1. Призначаючи тести перед операцією, надайте пацієнтам інформацію відповідно до рекомендацій (включаючи рекомендації про згоду та працездатність).
2. Переконайтесь, що під час направлення на хірургічну консультацію результати будь-яких передопераційних тестів, проведених на первинній ланці, додаються.
3. Враховуйте прийом будь-яких лікарських засобів перед призначення передопераційних тестів.
4. У день операції запитайте всіх жінок дітородного віку, чи існує можливість, що вони зараз можуть бути вагітними.
5. Переконайтесь, що жінки, які могли б завагітніти, знають про ризики знеболювання та процедури для плоду.
6. Документуйте всі обговорення з жінками щодо того, чи слід проводити тест на вагітність чи ні.
7. Проведіть тест на вагітність за згодою жінки, якщо є сумніви щодо того, чи могла вона бути вагітною.
8. Розробіть місцеві узгоджені протоколи перевірки стану вагітності перед операцією.
9. Переконайтесь, що протоколи документально підтверджені та перевірені, відповідно до законодавчих та професійних рекомендацій.
10. Не пропонуйте рутино проводити дослідження на серповидноклітинну анемію (СКА) або її ознаки перед операцією.
11. Якщо людина, як відомо, має СКА і наразі проводиться її лікування, зв'яжіться з тим, хто веде лікування даного пацієнта з приводу цієї патології.
12. Не пропонуйте рутинно проводити тестування на HbA1c перед операцією людям без діагностованого діабету.
13. Людям з діабетом, яких направляють на хірургічну консультацію, необхідно провести тест на HbA1c, результати якого будуть включені у направлення з первинної ланки.
14. Запропонуйте тестування на HbA1c людям з діабетом, які перенесли операцію, якщо вони не проводили його протягом останніх 3 місяців.
15. Не слід регулярно пропонувати аналізи сечі перед операцією.
16. Розгляньте мікроскопію та культуру середньої порції сечі перед операцією, якщо наявність інфекції сечовивідних шляхів вплине на рішення про проведення втручання.
17. Не слід рутинно пропонувати рентген грудної клітки перед операцією.
18. Не слід пропонувати рутинну ехокардіографію спокою перед операцією.
19. Розгляньте ЕхоКГ, якщо у людини наявні:
серцевий шум та будь-який серцевий симптом (включаючи задишку, попереднє синкопе, синкопе або біль у грудях) або ознаки або симптоми серцевої недостатності.
20. Перш ніж направити ЕхоКГ, проведіть електрокардіограму в спокої (ЕКГ) і обговоріть результати з анестезіологом.
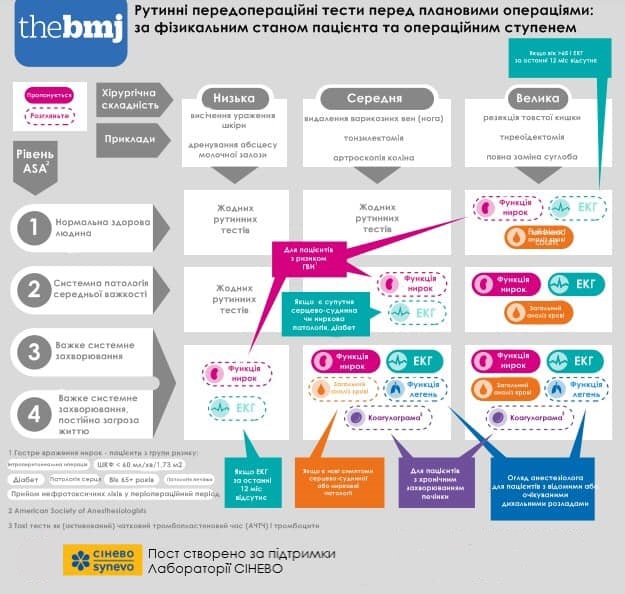
Залежно від об’єму хірургічного втручання та рівнів ASA перераховані рекомендації можуть доповнюватись, наприклад, проведення коагулограми показане при середніх за об’ємом операціях на рівнях ASA 3 та 4. Повний перелік обстежень вказаний у протоколі NICE.
Даний протокол NICE поширюється на наступні дослідження:
- рентген грудної клітки; - ехокардіографія;
- електрокардіографія;
- повний аналіз крові (гемоглобін, кількість лейкоцитів і кількість тромбоцитів);
- глікований гемоглобін (HbA1c);
- коагулограма;
- дослідження функції нирок (розрахункова швидкість клубочкової фільтрації, електроліти, креатинін та іноді сечовина)
- дослідження функції легенів (спірометрія, включаючи пікову швидкість експіраторного потоку, життєва ємність та форсований об'єм видиху) та аналіз газів артеріальної крові;
- полісомнографія;
- тестування на вагітність; - тести на СКА; - аналізи сечі.
Рекомендації були розроблені стосовно наступних супутніх захворювань:
- серцево-судинні;
- діабет;
- ожиріння; - ниркова патологія; - дихальні розлади.