Ревматичні хвороби — група захворювань сполучної тканини (дерми, сухожильно-зв'язкового апарату, хрящової, кісткової тканини, синовіальних і серозних оболонок, базальних мембран судин тощо).
До ревматичних хвороб відноситься більше 120 різних за походженням нозологічних форм, переважно системного, рідше локального характеру, основним проявом яких є стійке ураження опорно-рухового апарату: суглоби, м'язи, зв'язки, сухожилля та кістки.
Захворювання опорно-рухового апарату є провідними причинами інвалідизації та втрати працездатності, призводять до величезних витрат на охорону здоров'я та втрату роботи. До станів, що мають найбільший вплив на суспільство, належать ревматоїдний артрит, остеоартроз, гостра ревматична лихоманка.
Гостра ревматична лихоманка (ГРЛ) - негнійне гостре запальне ускладнення стрептококової фарингеальної інфекції групи А, що викликає комбінації артриту, кардиту, підшкірних вузликів, ревматоїдної еритеми і хореї.
Перший епізод гострої ревматичної лихоманки може виникнути в будь-якому віці, але частіше розвивається 5-15 років, тобто у віці, коли частіше хворіють на стерптококовий фарингіт.
У всьому світі захворюваність становить 19/100 000 (5-51 / 100 000) з найнижчим рівнем (10/100 000) в Північній Америці і Західній Європі та найбільш високим (> 10/100 000) в Східній Європі, на Близькому Сході, в Азії, Африці, Австралії та Новій Зеландії.
Частота атак (відсоток пацієнтів з нелікованим фарингітом, викликаним стрептококом групи А, у яких розвинулася гостра ревматоїдна лихоманка) коливається від 1,0 до 3,0%. Більш висока частота атак характерна для певних М-протеїнових серотипів стрептококів і при сильній імунній відповіді господаря (ймовірно, в результаті ще поки не охарактеризованої генетичної схильності).
У пацієнтів з попереднім епізодом ГРЛ частота рецидивів при нелікованому стрептококовому фарингіті наближається до 50%. Хронічна ревматична хвороба серця — це захворювання, яке характеризується ураженням клапанів у вигляді післязапального краєвого фіброзу клапанних стулок чи вади серця (недостатність та/чи стеноз), що сформувалися після перенесеної ГРЛ.
За оцінками експертів, в усьому світі налічується ≥ 33 мільйонів пацієнтів з ревматичної хворобою серця, від якої щорічно помирає близько 300 000 чоловік.
В Україні хронічну ревматичну хворобу серця діагностовано у 1 175 373 осіб (467,9 випадків на 100 тис. населення). У 30–50% пацієнтів з хронічною ревматичною хворобою серця в анамнезі не виявляють даних про перенесену ГРЛ. За останні 10 років розповсюдженість ГРЛ та хронічної ревматичної хвороби серця зменшилася на 10%, захворюваність — на 60%, а смертність підвищилася на 78,2%. Операції на мітральному клапані виконані у 35,6% хворих, на аортальному клапані — у 22,8%; повторні операції виконувались у 6,9% пацієнтів.
Ревматичні пошкодження суглобів у дітей мають запальний характер.
Головним проявом ревматичного захворювання у дитини є запалення суглобів, тобто поява артриту. Всередині «запаленого» суглоба нагромаджується рідина, яку називають випотом. Основні симптоми артриту – це припухлість суглоба, відчуття
болю, обмеження рухів у ньому. В результаті розвитку запалення в суглобах з’являються труднощі при рухах, а саме – при захопленні предметів, писанні, ходьбі. При запаленні багатьох суглобів може розвиватись обмеження загальної рухомості дитини.
Розрізняють дві великі групи захворювань, що проявляються запаленням суглобів, – гострі та хронічні артрити. Суттєва різниця між цими захворюваннями полягає в тому, що при гострому артриті запальний процес швидко минає, а структури суглоба залишаються неушкодженими. При хронічному запаленні суглоба є ризик серйозного його ушкодження, аж до повного руйнування.
Найбільш поширеним хронічним ревматичним захворюванням суглобів у дитячому віці є ювенільний ревматоїдниий артрит (ЮРА). Ювенільний ревматоїдний артрит – це хронічне захворювання, яке супроводжується постійним запаленням одного і більше суглобів нез’ясованої причини, що триває більше шести тижнів.
Які зміни відбуваються у суглобі хворого на ЮРА?
Суглоб формується із двох кістково-хрящових поверхонь, які вкриті з кожного боку синовіальною оболонкою. Для руху в суглобі необхідна наявність синовіальної щілини між цими поверхнями. У ній є синовіальна рідина, що слугує змазкою для рухів у суглобі. При ЮРА розвивається запалення синовіальної оболонки суглоба. Постійний запальний процес у цій оболонці веде до набряку, а згодом – до ушкодження структур, які вона покриває, а саме суглобового хряща та кістки. Унаслідок хронічного запалення відбувається утворення кісткових ерозій, звуження міжсуглобового простору, до повного з’єднання двох суглобових поверхонь. Це стає причиною повного знерухомлення суглоба.
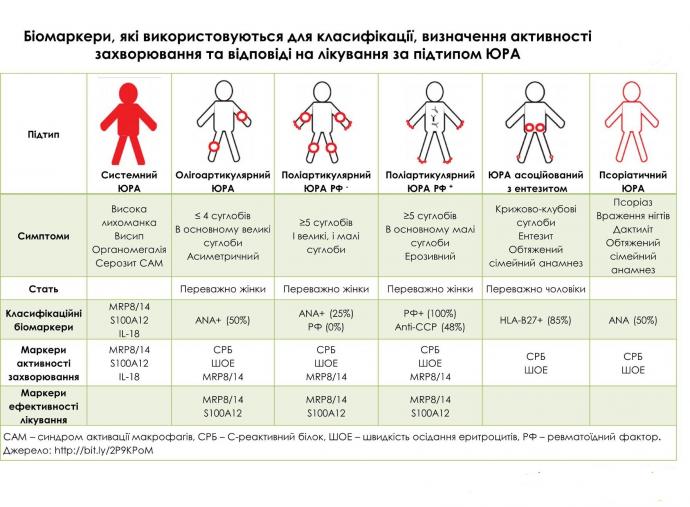
Для підтвердження діагнозу ЮРА використовують кілька лабораторних обстежень. На жаль, не існує універсального
лабораторного дослідження, яке могло б поставити остаточний діагноз: підтвердити чи заперечити наявність захворювання. Серед важливих лабораторних обстежень для діагностики ЮРА є виявлення антинуклеарних антитіл (АНА), які найчастіше виявляють при олігоартриті. Підтвердити діагноз ентезит-артриту допомагає виявлення генетичного маркера HLA B27. Дослідження ревматоїдного фактора допомагає лише для підтвердження серопозитивного ЮРА, який у дитячому віці трапляється надзвичайно рідко.
Дослідження показників гострої фази запалення (які раніше називали «ревмопробами») допомагають визначити ступінь активності запального процесу та важкості хвороби при ЮРА. До цих обстежень належать визначення рівня швидкості осідання еритроцитів (ШОЕ), С-реактивного білку (СРБ). У хворих із проявами активного ревматичного захворювання в крові виявляють збільшення кількості лейкоцитів, тромбоцитів, зниження рівня гемоглобіну. Причина розвитку анемії полягає у розвитку порушень в обміні заліза. На тлі нормалізації запального процесу при ЮРА відбувається підвищення рівня гемоглобіну.
Вимірювання концентрації білків гострої фази запалення використовується в клінічній практиці для оцінки тяжкості запалення і спостереження за динамікою процесу. Два біомаркери, пов’язаних з активністю захворювання в ЮРA, є запальними параметрами CРБ та ШОЕ
C-РЕАКТИВНИЙ БІЛОК
Особливе місце серед інших білків гострої фази займає С-реактивний білок, який в даний час вважається найбільш чутливим, специфічним і раннім індикатором запального процесу та некрозу. Важливим є вивчення його в динаміці — на початку та в процесі загострення і при лікуванні, можливість використання цих даних для корекції лікування. Рівень С-реактивного білка, що зв’язується з пошкодженими й загиблими
клітинами, а також деякими мікроорганізмами, може підвищуватися в 1000 разів.
СРБ - це білок гострої фази, який синтезується печінкою у збільшених кількостях під час запалення. Це найбільш досліджений біомаркер, який сприяє взаємодії гуморального та клітинного імунітету. CРБ зв'язується з патогенами та пошкодженими / апоптичними клітинами, внаслідок чого відбувається їх елімінація шляхом активації системи комплементу та фагоцитів. Він також регулює розширення та інтенсивності запальної реакції.
Встановлено, що СРБ має про- та протизапальну функцію.
Визначення CРБ є більш чутливим при оцінці швидкої реакції шляхом прямого вимірювання. Він відображає розширення запального процесу або клінічної активності. Кількісні результати дослідження рівня СРБ полегшують клінічну інтерпретацію та дозволяють проводити лабораторний моніторинг кожного випадку.
Оскільки походження запалення не пов'язане зі збільшенням СРБ, його не можна легко використати для розрізнення інфекції та стерильного запалення при ЮРА. Тому ще одним важливим маркером запалення є ШОЕ, але його збільшення відбувається пізніше під час запалення і може бути присутнім, коли запалення вже контролюється. Тому ШОЕ має меншу цінність при гострому перебігу захворювань. Підвищена присутність білків гострої фази в плазмі крові пацієнта впливає на швидкість, з якою еритроцити опускаються на дно пробірки.
ШВИДКІСТЬ ОСІДАННЯ ЕРИТРОЦИТІВ
Швидкість осідання еритроцитів (ШОЕ) відображає збільшення плазматичної концентрації білків гострої фази, особливо фібриногену. Осадження залежить від агрегації гемоглобіну. Через негативні заряди вони мають тенденцію до відштовхування, але наявність інших позитивно заряджених молекул може
нейтралізувати відштовхування та дозволити агрегацію еритроцитів навколо власної осі, які, будучи більш важкими, мають тенденцію осідати на дні. У плазматичних білках найкращий ефект агрегації має фібриноген, за ним слідують глобуліни та альбумін.
Існує кілька факторів, які можуть перешкоджати інтерпретації значення ШОЕ. Серед аналітичних перешкод - помилка розведення, нахил пробірки, затримка оцінки після збору та кімнатна температура. Використання ліків та оральних контрацептивів також сприяти хибному результату. Існують також фізіологічні відмінності, такі як нижча ШОЕ у жінок та вища у старших та вагітних жінок.
Незапальні патологічні стани також можуть змінити ШОЕ, такі як: низький показник еритроцитів, макроцитоз та гіперхолестеринемія мають тенденцію до збільшення швидкості, а гіпофібриногенемія, гіпогаммаглобулінемія, поліцитемія, мікроцитоз, гемолітична анемія та гемоглобінопатії мають тенденцію до зниження швидкості.
За даними наукових джерел, при ювенільному ревматоїдному артриті високий рівень СРБ пов'язаний з поліартикулярним або системним початком, проте це правило працює не завжди. Також він найчастіше знаходиться в межах референтних значень у пацієнтів з олігоартикулярним варіантом захворювання. Існує хороша кореляція з ремісією симптомів (за винятком хворих на амілоїдоз протягом п'яти років від початку). Окрім того, рівень СРБ швидше, ніж ШОЕ, реагує на зміну активності запалення та на відміну від ШОЕ не залежить від супутніх чинників — віку, статі, якісних та кількісних характеристик еритроцитів.
Американський коледж ревматології розробив консенсус-рекомендації щодо лікування ЮРA, які також включають ШОЕ та СРБ в ролі біомаркерів. Тривале підвищення маркерів запалення вважається поганою прогностичною ознакою, а одним з найвищих показників активності захворювання є рівень ШОЕ або СРБ більше, ніж удвічі вище верхньої межі норми. І погані
прогностичні особливості, і висока активність захворювання можуть бути підставою для більш агресивного терапевтичного підходу.
Джерела: https://msdmnls.co/2YypDfm
http://bit.ly/2DTTVzJ
http://bit.ly/2LFwMoE
http://bit.ly/35553FL
http://bit.ly/2E3QAhg